انجمن حمایت ازبیماران چشمی آرپی واشتارگارت در ایران
- صفحه اصلی
- خدمات
به وب سایت اختصاصی بیمارانRP خوش امدید
![]() تبادل لینک هوشمند
تبادل لینک هوشمند ![]()
برای تبادل لینک ابتدا ما را با عنوان حمایت از بیماران چشمی آرپی و آدرس lpsk1348.LXB.ir لینک نمایید سپس مشخصات لینک خود را در زیر نوشته . در صورت وجود لینک ما در سایت شما لینکتان به طور خودکار در سایت ما قرار میگیرد.
<-PollItems->
![]() <-PollName->
<-PollName->
![]() خبرنامه وب سایت:
خبرنامه وب سایت:
 آمار
وب سایت:
آمار
وب سایت:
بازدید دیروز : 105
بازدید هفته : 1130
بازدید ماه : 2553
بازدید کل : 197924
تعداد مطالب : 2020
تعداد نظرات : 4019
تعداد آنلاین : 2
Alternative content
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
 محققان ژاپني براي ترميم شبکيه چشم با سلولهاي بنيادي پوست تلاش مي کنند
محققان ژاپني براي ترميم شبکيه چشم با سلولهاي بنيادي پوست تلاش مي کنند
محققان ژاپنی قصد دارند از سلول های بنیادی پوست برای درمان بیماری های شبکیه چشم استفاده کنند.به گزارش"انجمن آرپی و اشتارگارت ایران - تی یلم"به نقل ازواحد مرکزی خبر،شبکه تلویزیونی ان اِچ کی، شرکت های داروسازی ژاپن قصد دارند فناوری سلول های بنیادی پرتوان القایی (IPS) را از مرحله آزمایشگاهی خارج کرده و عملاً آن را برای درمان بیماری ها به کار گیرند. شرکت های «داینیپون سومیتومو» و «هِلیوس» برای استفاده عملی از این فناوری جدید با یکدیگر همکاری می کنند. این دو شرکت قصد دارند محصولاتی را برای بازگرداندن بینایی به افرادی که شبکیه چشم آنها آسیب دیده است، تولید کنند.محققان از سلول های بنیادی پرتوان القایی برای کشت بافت شبکیه چشم استفاده می کنند. آنها با این روش، لایه ای را از سلول های کشت شده شبکیه چشم تولید کرده و آن را به نقاط آسیب دیده در چشم بیمار، پیوند خواهند زد.شرکت های ژاپنی امیدوارند تا پنج سال دیگر، محصولات خود را برای استفاده تجاری عرضه کنند. سایر شرکت های بزرگ داروسازی ژاپن مانند دائیچی سانکیو نیز برای تولید محصولاتی با فناوری سلول های آی پی اس تلاش می کنند.در طول ده سال گذشته محققان در سراسر جهان از توانایی سلولهای بنیادی در تبدیل شدن به سلولهای دیگر برای توسعه روشهای درمانی جدید استفاده کرده اند.دو نوع اصلی از سلولهای بنیادی شامل سلولهای بنیادی جنینی و سلول بنیادی پرتوان القایی (iPS) می شود. سلول های بنیادین، اجزای اصلی رشد بافت هستند و می توانند به هرکدام از انواع دیگر سلول های بدن تبدیل شوند.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()

![]()

![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()

![]()

 شبیه سازی درمان جدید برای دژنراسیون شبکیه
شبیه سازی درمان جدید برای دژنراسیون شبکیه
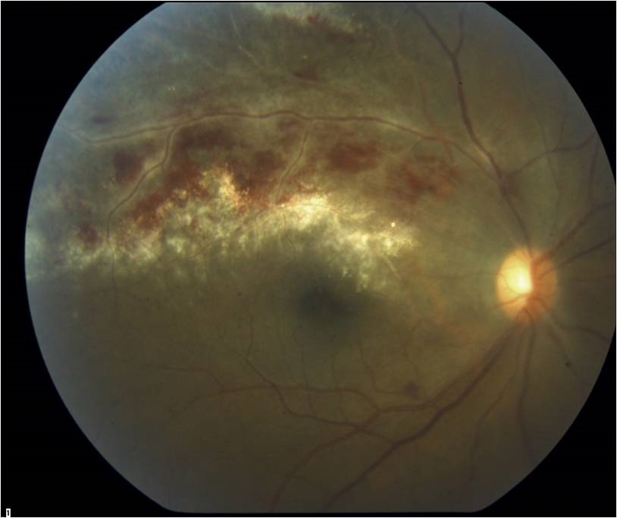
به گزارش"انجمن آرپی و اشتارگارت ایران - تی یلم"به نقل ازبنیان ،چند سال کوتاهی است که اپتوژنتیک به عنوان درمانی امیدوار کنننده برای نابینایی های پیش رونده مانند زمانی که این نابینایی نتیجه دژنراسیون شبکیه باشد، شناسایی شده است."رتینیت پیگمنتوزا"(rp) شکلی از دژنراسیون شبکیه است که درآن گیرنده های نوری چشم به دلیل مرگ خاموش می شوند. به منظور مقابله با از دست دادن درک نوری، پروتئین های حساس به نوری به نام channelrhodopsins با استفاده از روش اپتوژنتیک به شبکیه منتقل شد. هر سلولی که شامل پروتئین channelrhodopsins باشد در صورت دریافت نور می تواند فعال شود. بعد از درمان اپتوژنتیک، سلول های مجاور می تواند فعالیت از دست رفته گیرنده های نوری را از سر گیرند.این روش پیش از این در بازپسگیری بینایی در موش موفقیت آمیز بوده است. بنابراین در چند سال اخیر، پایه درمان نابینایی با استفاده از اپتوژنتیک ریخته شده است.با این حال، این روش محدودیت های خود را دارد. چشم انسان به طور طبیعی توانایی خوبی در شناخت تضادهای نوری موجود در محیط اطراف دارد. در حالی که دید اپتوژنتیک با استفاده از channelrhodopsins فقط در نور بسیار شدید کار می کند.محققین مدلی کامپیوتری طراحی و استفاده کرده اند تا ببینند چگونه می توانند این مشکل را حل کنند. این مدل این امکان را فراهم می آورد که ارزیابی کنند که چگونه انواع مختلف channelrhodopsins به خوبی به دست آوردن دید مجدد را حمایت می کنند.زمانی که یکی از این مولکولها به وسیله نور فعال می شود، این از مجموعه ای از مراحل می گذرد تا نهایت پاسخ نوری چشم تیمار شده را تعیین کند.این محققین می گویند: نتایج ما نشان داده است که دید اپتوژنتیک مزایای بسیار بیشتر و بهتری نسبت به سایر درمان های صورت گرفته تاکنون دارد.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
کاشت شبکیه تحقیقات ارائه نتایج مثبت برای افراد مبتلا به بیماری چشم ژنتیک مورخ:2013/11/16
* گزارش"انجمن آرپی و اشتارگارت ایران - تی یلم"به نقل از سایت انجمن متخصصان شبکیه آمریکا و اصلاح شده توسط مـــحسن ســــروش *
NEW ORLEANS - پژوهش امروز در نشست سالانه 117 از آکادمی چشم پزشکی ارائه داده های امیدوار کننده در مورد دستگاهی که افرادی که چشم انداز خود را به دلیل یک بیماری ژنتیکی کور میکند یک دستگاه را به رسمیت شناخت، که برای دیدن اشیاء کمک میکند. این دستگاه ، به نام آرگوس II ، اولین ایمپلنت شبکیه FDA تایید شده برای بزرگسالان مبتلا به رتینیت پیگمانتر است .*رتینیت پیگمانتر *گروهی از اختلالات ژنتیکی است که توانایی شبکیه را برای پاسخ به نور را تحت تاثیر قرار میدهد . این بیماری ، که به ارث است و تاثیر می گذارد در حدود 1 در 4000 آمریکایی ها ، باعث از دست دادن تدریجی بینایی میشود، وبا شروع دید کاهش می یابد که شبکوری و از دست رفتن دید محیطی و در نهایت به کوری منجر می شود. و بازگشت بینایی به یک چهارم در تمام بیماران مبتلا به رتینیت پیگمانتر تبدیل خواهد شد،از نظر قانونی در هر دو چشم کور.





 دکتر جزایری در پایان به پیشرفت چشم گیری چشم پزشکی در جهان و ایران اشاره کرد و گفت:با توجه به سابقه 50 ساله من در این عرصه و مقایسه سال های گذشته با سال های اخیر، باید بگویم علمی چشم پزشکی پیشرفت قابل توجهی داشته است.در گذشته حتی بیماری های ساده چشم هم قابل درمان نبود و بسیاری از افراد بینائی خود را از دست می دادند.در صورتی که در حال حاضر با پیشرفت علم و تکنولوژی، سخت ترین بیماری های چشمی هم قابل درمان هستند.
دکتر جزایری در پایان به پیشرفت چشم گیری چشم پزشکی در جهان و ایران اشاره کرد و گفت:با توجه به سابقه 50 ساله من در این عرصه و مقایسه سال های گذشته با سال های اخیر، باید بگویم علمی چشم پزشکی پیشرفت قابل توجهی داشته است.در گذشته حتی بیماری های ساده چشم هم قابل درمان نبود و بسیاری از افراد بینائی خود را از دست می دادند.در صورتی که در حال حاضر با پیشرفت علم و تکنولوژی، سخت ترین بیماری های چشمی هم قابل درمان هستند.




به گزارش"انجمن آرپی و اشتارگارت ایران - تی یلم"به نقل ازبنیان،دیستروفی ماکولای ویتلیفرم که آن را بیماری Best می نامند، یکی از شرایطی است که منجر به از دست دادن بینایی در کودکان و بالغین جوان می شود و آن را bestrophinopathies نیز می نامند. این بیماری به دلیل جهش های وراثتی در ژن BEST1 رخ می دهد و در این بیماری با افزایش سن دید مرکزی به شدت کاهش می یابد.
در این مطالعه که در سگ ها صورت گرفته، ابتدا شرایطی مشابه بیماری Best ایجاد کردند. این بیماری در سگ ها رتینوپاتی چند کانونی سگی (CMR) نامیده می شود و شرایطی بسیار شبیه حالت انسانی دارد.
در مطالعاتی که قبلا صورت گرفته بود محققین یک نسخه از ژن BEST1 را با استفاده از یک ناقل بی ضرر ویروسی به این سلول ها انتقال داده بودند و نتایج خوبی گرفته بودند. محققین این ناقل را به زیر 18 شبکیه در 12 سگ تزریق کردند که هر کدام یک ژن نرمال BEST1 یا یک نسخه نرمال و یک نسخه جهش یافته را حمل می کردند. و برای اطمینان از این که این ناثل به جایگاه درستی هدایت می شود این ناقل ها را با GFP نشان دار کردند. آن ها از دو ناقل متفاوت استفاده کردند که rAAV2/1 و rAAV2/2 نامیده می شوند و برای مطالعات بالینی انسانی نیز استفاده می شوند.
بعد از تزریق ناقل به زیر شبکیه، محققین بیان پروتئین را تا شش ماه پیگیری کردند. آن ها دریافتند که این بیان 4 تا 6 هفته بعد از تزریق به ماکزیمم مقدار خود می رسد و تا شش ماه به این حالت باقی می ماند که نشان می دهد این درمان پایدار خواهد بود.
آن ها مشاهده کردند در سگ هایی که با rAAV2/1 تیمار شده بودند در آن ها دید رنگی و قابلیت دید مرکزی تا اندازه ای برگشته بود.

به گزارش"انجمن آرپی و اشتارگارت ایران - تی یلم"به نقل ازبنیان از medicalxpress، رتینیت پیگمنتوزا بیماری ارثی تخریب کننده است که موجب اختلالات شدید بینایی و کوری می شود. محققین به این منظور به آنالیز سلول های کشت داده شده از خانواده ای پرداختند که سه نفر از فرزندان آن ها مبتلا به رتینیت پیگمنتوزا بودند. آن ها ژنوم این خانواده را توالی یابی کردند و دریافتند که فرزندان مبتلا به رتینیت پیگمنتوزا دارای دو نسخه جهش یافته در ژن دهیدرودولیکول دی فسفاتاز سینتاز(DHDDS) هستند که آنزیمی را می سازد که مسئول سنتز ترکیبات آلی به نام دولیکول است.مطالعات قبلی آنالیز نمونه های ادرار با استفاده از اسپکتروفتومتری جرمی و کروماتوگرافی مایع در افراد دارای بیماری های کبدی وجود دولیکول را نشان داد. آن ها افراد مختلف را آنالیز کردند و دریافتند که در همه آن ها دولیکول 19 وجود داشت اما در سه تن از این افراد دولیکول 18 و جود نداشت و هر سه این افراد نیز مبتلا به رتینیت پیگمنتوزا بودند. والدینی که هر کدام یک نسخه از ژن DHDDS جهش یافته را حمل می کردند سطح متوسطی از دولیکول 19 و سطوح بالایی از دولیکول 18 را در مقایسه با فرزندان سالم شان نشان دادند.به نظر می رسدارزیابی دولیکول می تواند به طور موثری نشان دهد که رتینیت پیگمنتوزا به طور عمده به دلیل جهش در DHDDS و نه به دلیل جهش های دیگر ایجاد می شود.محققین امیدوار هستند تا بتوانند باارزیابی دولیکول به عنوان یک تست تشخیصی اولیه برای بیماران رتینیت پیگمنتوزا با متابولیسم دولیکول غیر طبیعی استفاده کنند و از آن جا که نمونه ای ادرار در مقایسه با نمونه های خون پروفایل مجزاتری را ارئه دادند به نظر می رسد به کارگیری این روش ،گزینه ای مناسب در تشخیص این بیماری باشد.
...::::پژوهشگاه رویان به سلول های قابل پیوند در انسان برای درمان اختلالات بینائی دست یافت::::...
*محقق گروه زیست شناسی تکوینی پژوهشگاه رویان گفت:این پژوهشگاه به سلول های قابل پیوند در انسان برای درمان اختلالات بینائی و بیماری های شبکیه به کمک سلولهای بنیادی دست یافته است*به گزارش"انجمن آرپی و اشتارگارت ایران - تی یلم"به نقل ازايرنا ، ليلا ستاريان روز پنجشنبه در همايش سلولهاي بنيادي و اختلالات بينايي در اصفهان اظهار كرد: پژوهشگاه رويان با انجام مطالعات و تحقيقات آزمايشگاهي و حيواني به سلولهاي قابل پيوند رنگدانه دار شبكيه (RPE) دست يافته است.
وي تصريح كرد: در صورت پيوند موفقيت آميز اين سلولها، مي توان به درمان بيماري هايي مانند نابينايي مربوط به سن (AMD) و استارگارت (Stargardt) اميد بيشتري داشت.
وي با بيان اينكه اكنون تمام امكانات فناوري و علمي را براي انجام اين پيوند به انسان داريم، گفت: مهمترين مشكل ما براي انجام اين كار مسائل مالي است كه با رفع شدن آن كار پيوند به انسان را آغاز مي كنيم.
اين كارشناس اضافه كرد: اجازه پيوند سلولهاي بنيادي براي درمان بيماري هاي بينايي توسط كنوانسيونهاي جهاني صادر شده و در اين زمينه كارهاي كلينيكي انساني در دنيا در حال انجام است.
ستاريان با اشاره به اينكه سلولهاي رنگدانه دار شبكيه قابل پيوند از سلولهاي بنيادي جنيني به دست آمده است، اظهار كرد: روشي را به كار برديم تا اين سلولها به صورت خالص درآمده و عملكرد مناسب داشته باشد.
وي ادامه داد: پس از پيوند اين سلولها به نمونه موشهاي آزمايشگاهي ثابت شد كه سلولهاي RPE در جايگاه مناسب در شبكيه چشم قرار گرفته و باعث بهبود بينايي شده است.
اين كارشناس با تاكيد بر اينكه امروزه فناوري سلولهاي بنيادي و سلول درماني روشي مهم براي جايگزيني سلولهاي از دست رفته است، گفت: كشورهاي پيشرفته مانند ژاپن سرمايه گذاري زيادي براي پيوند سلولهاي بنيادي به ويژه در درمان اختلالات بينايي مي كنند.
ستاريان تصريح كرد: ارجحيت براي درمان اختلالات بينايي با سلولهاي بنيادي است و ما نيز بايد در اين جهت حركت كنيم. 
...::::سه نوع اختلال بینائی با سلول های بنیادی قابل درمان است::::...
یک متخصص چشم گفت:سه نوع اختلال بیماری شامل شب کوری؛نابینائی مربوط به سن؛اشتارگارت ازطریق سلول های بنیادی قابل درمان است.
به گزارش"انجمن آرپی و اشتارگارت ایران - تی یلم"به نقل ازايرنا، دكتر عليرضا دهقاني روز پنجشنبه در همايش سلول هاي بنيادي و اختلالات بينايي در اصفهان افزود: يكي از اين اختلالات شب كوري يا همان رتينيت پيگمانتوزا (Retinit Pigmentosa) است كه بيشتر سلول هاي استوانه اي را درگير مي كند.
وي با بيان اينكه اكنون درمان خاصي براي اين بيماري وجود ندارد، تصريح كرد: اختلال ديد شب يكي از علائم اصلي اين بيماري است و به مرور زمان پيشرفت مي كند.
متخصص گروه چشم بيمارستان فيض اصفهان اظهار كرد: كاهش تدريجي و پيشرونده ميدان بينايي محيطي نيز از ديگر علائم اين بيماري است.
وي اختلال دوم بينايي را كه با سلول هاي بنيادي قابل درمان است را نابينايي مربوط به سن (AMD) دانست و گفت: اين بيماري علت اصلي كاهش شديد ديد مركزي در افراد بالاي ۵۰ سال است.
اين پزشك متخصص با بيان اينكه اين بيماري شايعترين دليل كاهش بينايي در جوامع صنعتي است افزود: اين بيماري مي تواند سبب كاهش ديد تدريجي شود.
وي بيماري سوم را اشتارگات عنوان و اظهار كرد: اين مورد شايعترين اختلال بينايي در سنين پايين و جوانان است.
...::::تحقیقات امیدوار کننده برای درمان دژنراسیون ماکولا::::...

استفاده از مهارکننده های MDM2، به عنوان یک جایگزین برای داروی anti-VEGF می تواند برای درمان دژنراسیون ماکولا مورد استفاده قرار گیرد که موجب فعال شدن p53 شده و در نتیجه موجب پسرفت عروق خونی غیر طبیعی می شود که موجب فقدان بینایی در این بیماری می شوند.
به گزارش"انجمن آرپی و اشتارگارت ایران"به نقل از بنیان،محققین دانشگاه پزشکی کارولینای شمالی اطلاعات جدید و جالبی را برای درمان بهتر دژنراسیون ماکولا منتشر کرده اند. در مطالعات صورت گرفته با استفاده از موش، ثابت شده است که یک کلاس دارویی شناخته شده تحت عنوان مهارکننده های MDM2 ، در پسرفت عروق خونی غیر طبیعی که مسئول فقدان بینایی در این بیماری هستند، موثر هستند...
..::::درمان نابینایی با سلولهای بنیادی::::..
به گزارش انجمن تی یلم به نقل از ایسنا: دانشمندان برای اولین بار موفق شدند سلولهای حسگر نور درون شبکیه را که از ابتدا در آزمایشگاه پرورش یافته بودند به چشم های موش های نابینا پیوند بزنند.
دانشمندان دانشگاه کالج لندن اعلام کردند که سلولهای پیوندی با موفقیت بالغ شده و با عصبهای مسوول انتقال سیگنالهای بینایی به مغز مرتبط شدهاند. به باور محققان اگر بتوان این فرآیند را با سلولهای بنیادی انسانی تکرار کرد، میتوان بیشتر شکلهای نابینایی را که از انحطاط این سلولهای گیرنده نور در اثر پیری یا بیماریهایی مانند دیابت ناشی شده، درمان کرد.یک درمان تجربی سلول بنیادی دیگر که شامل پیوند سلولهای مسوول پشتیبانی و تغذیه گیرندههای نوری در چشم بوده، توانسته بینایی مردی را که در اثر انحطاط سلول های شبکیه نابینا شده بود، بازگرداند اما به گفته پرفسور رابین علی، سرپرست پژوهش در کالج لندن، این درمان تنها بر روی افراد دارای تعدادی سلول گیرنده نور سالم عمل کرده در حالی که درمان جدید حتی در مواردی که این سلولها کاملا از بین رفتهاند نیز کار میکند.این محققان با استفاده از یک فرآیند نسبتا جدید که به سلول های بنیادی جنینی اجازه خودسازماندهی به شکل ساختارهای شبکیه مانند در یک ذره سه بعدی ژلهای را داده، توانستهاند سلولهای گیرنده نور تولید کنند.همچنین در یک دستاورد مهم برای درمان های انسانی، این دانشمندان مرحله بهینهای در رشد سلولها را که حدود 24 روز بوده، برای پیوند آنها در چشم موشها شناسایی کردند. در این مرحله، سلولهای گیرنده نور هنوز نسبتا نابالغ هستند اما پس از کاشت، راه خود را برای ترمیم بخشهای چشم پیدا کرده و در آن مناطق به طور کامل بالغ میشوند.اگر سلول ها به طور کامل به شکل ساختارهای گیرنده نور بالغ موسوم به بخش های بیرونی رشد کنند، دیگر قادر به پیوند به این شیوه نخواهند بود.به گفته محققان، آنها اکنون یک نقشه راه برای انجام این فرآیند با سلولهای بنیادی جنینی انسان دارند. آنها در حال حاضر پیشسازهایی برای سلولهای گیرنده نور انسانی پرورش دادهاند. چالش پیش روی این دانشمندان اکنون کارا کردن کافی این فرآیند برای پیوند است.در همین حین، محققان قصد دارند پیوندهای بیشتری انجام داده و قابلیت بینایی موشها پس از این پیوند را نمایش دهند. با وجود رشد سلولهای پیوندی و اتصال موفق آنها به عصبها، هنوز تعداد کافی از این سلولها برای بازیابی بینایی موشها پیوند داده نشده است.
::::بازگشت بینایی دو مرد نابینا با پیوند شبکیه الکترونیک::::
بازگشت بینایی دو مرد نابینا با پیوند شبکیه الکترونیک دو مرد بریتانیایی که سالهاست نابیناهستند، قسمتهایی از بیناییشان را توسط عمل جراحی پیوند شبکیه باز یافتند. نان با پیوند شبکیه چشم الکترونیک که در بریتانیایی صورت گرفت توانستند ببینند. این دو قادر هستند نور و حتی بعضی اشکال را به وسیله شبکیه مصنوعی که پشت چشمشان جاسازی شده است ببیند و...
![]() محققان انگليسي با پيوند سلولهاي گيرنده نور به شبكيه چشم موشهاي كور، موفق به درمان نابينايي آنها شد
محققان انگليسي با پيوند سلولهاي گيرنده نور به شبكيه چشم موشهاي كور، موفق به درمان نابينايي آنها شد![]()
محققان انگليسي با پيوند سلولهاي گيرنده نور به شبكيه چشم موشهاي كور، موفق به درمان نابينايي آنها شدند. 18 April 2012 یک مطالعه منتشر شده درمجله Nature نشان می دهد که محققان موسسه چشم پزشكي كالج لندن ، سلولهاي گيرنده نور (فتورسپتور) را از موشهاي سالم استخراج كرده و به شبكيه موشهاي شب كور پيوند زدند. دو نوع گيرنده نوري ميلهاي و مخروطي در چشم وجود دارد كه سلول هاي پيوندي از نوع سلولهاي نابالغ ميلهای و...