نتايج به دست آمده از يک مطالعه نشان دادهاند داروهاي مورد استفاده براي درمان گلوکوم ممکن است باعث افتادگي پلک و عوارض ديگري شوند که ديد فرد را مختل ميکند. به نظر ميرسد داروهاي متعلق به خانواده آنالوگهاي پروستاگلندين که براي کاهش فشار داخل چشم تجويز ميشوند، باعث تاري ديد، خشکي و تغيير در رنگ چشم ميشوند. بنابراين، تجويز اين داروها بايد با احتياط صورت گيرد. در مطالعات قبلي روي دريافتکنندگان آنالوگهاي پروستاگلندين، از دست رفتن چربي دور چشم گزارش شده بود. مطالعه مذکور توسط دکتر «مامتا شا» در دانشگاه پزشکي بوستون انجام شده است. 186 زن و 157 مرد در سال 2011 ميلادي در دورههاي 7 ماهه درماني مورد بررسي قرار گرفتند. نتايج ارتباطي ميان مصرف پروستاگلندين و افتادگي پلک فوقاني، ناهنجاريهاي عضلات دور چشم و مشکلات پلک تحتاني نشان دادند. منبع: سپید ۳۵۲
فتبارک الله احسن الخالقین
چگونه می توان باور کرد که فضائی چنین کوچک بتواند جهانی به این بزرگی را در خود جای دهد؟ لئوناردو داوینچی
ساختمان چشم انسان
قسمت هاي مختلف چشم انسان عبارتند از: پلک ها، ملتحمه، قرنيه، ليمبوس، صلبيه، عنبيه، مردمک، عدسي،اتاقک قدامي، مشيميه، فضاي خلفي و زجاجيه، شبکيه، عصب چشم و عضلات چشم.

پلک ها:
پلک ها؛ بافت هاي منحصر به فردي هستند که پوشش مخاطي متحرکي را تشکيل مي دهند که تمام سطح کره چشم را مي پوشاند . بنابراين پلکها خط مقدم دفاع سطح چشم در مقابل خشکي و آسيب ها مي باشند . اگر پلکهادچاراختلالات آناتوميک يا عملکردي باشند ، اولين قدم درماني در جهت بهبود وضع سطح چشم، اصلاح فيزيولوژي نرمال پلک است.حدود 100 مژه در پلک بالا و 50 مژه در پلک پايين وجود دارد که دقيقا قدام به صفحه تارسي خارج شده و به سمت جلو خم مي شوند. مژه هاي فوقاني به سمت بالا و مژه هاي تحتاني به سمت پايين قوس برمي دارند که باعث گير انداختن و جلوگيري از ورود اجسام ريز به داخل سطح کره چشم مي شوند.
ملتحمه:
ملتحمه يك لايه شفاف محافظ است كه سطح داخلي پلك ها و روي سفيدي كره چشم را مي پوشاند.در واقع ملتحمه يك اپيتليوم مخاطي است كه از محل اتصال پوستي مخاطي لبه پلك تا ليمبوس قرنيه اي - صلبيه اي ادامه يافته است . مساحت ناحيه ملتحمه بيشتر از سطح كره چشم و پلكهاست و باعث ايجاد چندين چين مي شود. چين ها در فورنيكس ها برجسته تربوده وبراي حركت كره چشم لازم هستند . در سمت داخل، فورنيكس وجود ندارد و چين ملتحمه ايجاد چين نيمه هلالي را مي كند.
قرنيه: 
قرنيه(Cornea) راهي است كه از طريق آن اطلاعات بينايي از دنياي خارج وارد چشم مي شود. بنابراين، يك بافت اپتيكي كاملا تخصص يافته است كه بايدشفافيت وتوانائي انكسار نور مرئي آن حفظ شده و در مقابل نيروهاي خارجي مثل خشكي، تهاجم ميكروبي و آسيب وضربه ها مقاومت كند.قرنيه بافتي است شفاف در جلوي چشم که در محل ليمبوس (حلقه دور قرنيه) به ملتحمه متصل ميشود. قطر افقي آن 75/11 و قطر عمودي 6/1? ميليمتر است. ضخامت آن از مرکز به محيط افزايش مييابد (65/0- 52/0) ميليمتر. منابع تغذيه قرنيه ، عروق ليمبوس ، زلاليه و اشک است. قسمت سطحي قرنيه بيشتر اکسيژن خود را از اتمسفر ميگيرد. ساختمان يکنواخت ، بيآب بودن و بيرگ بودن عوامل شفافيت قرنيه ميباشد.اعمال جراحي ليزيک و يا ليزر براي تصحيح شماره عينک بر روي اين قسمت انجام مي گيرد. با انجام اين گونه اعمال جراحي، انحناي قرنيه تغيير و شماره چشم اصلاح مي گردد .
به گفته ديگر؛ قرنيه قسمت شفاف و شيشه مانند جلوي چشم ميباشد که مقطعي از يک کره يا يک جسم بيضوي منظم است که از وراي آن قسمت رنگي چشم يعني عنبيه ديده ميشود. در واقع رنگ چشم وابسته به عنبيه است که از فردي به فرد ديگر متفاوت ميباشد و قرنيه کاملا شفاف است. نور پس از عبور از قرنيه و عدسي چشم به شبکيه ميرسد تا در آنجا تصوير تشکيل گردد و پس از فعل و انفعالاتي، اطلاعات اين تصوير بصورت امواج الکتريکي-عصبي به مغز منتقل گردد و فعل بينايي کامل گردد. هر گونه اختلالي که در اين مسير بروز نمايد سبب کاهش بينايي ميشود. قرنيه اولين عنصر در اين مسير ميباشد و وجود يک قرنيه شفاف و با شکل هندسي منظم، لازمه اصلي بينايي است
ليمبوس
ليمبوس محل آناتوميكي تبديل اپيتليوم اسكلرا و ملتحمه به قرنيه بوده و معتقدند كه محل سلولهاي بنيادي اپي تليال قرنيه است. در ليمبوس، اپي تليوم مطبق منشوري ملتحمه به اپي تليوم مطبق سنگفرشي قرنيه و آستر مخاطي رگدار اپيتليوم ملتحمه به يك شبكه پرعروق ليمبال ختم مي شود. براي تامين غذا و اكسيژن سلولهاي بنيادي ليمبوس كه ميتوزفعال دارند، اين شبكه عروقي اهميت دارد. علاوه بر اين ليمبوس در تعيين حدود سلولهاي ملتحمه از سلولهاي قرنيه نقش دارد.
صلبيه:
صلبيه قسمت سفيدي چشم است که درامتداد قرنيه ميباشد و تا پشت چشم و تاعصب بينايي ادامه مي يابد. در واقع صلبيه بافت نسبتاً محكمي است كه دورتا دور كره چشم به جز قرنيه را مي پوشاند.
عنبيه:
عنبيه بخش رنگي پشت قرنيه است كه رنگ چشم افراد را تعيين مي كند.عنبيه به رنگهاي مختلف مانند آبي، سبز، قهوهاي، عسلي وغيره ميباشد.

مردمک:مردمك، سوراخي است در وسط عنبيه که مقدار نور وارد شده به چشم را تنظيم مي كند. وقتي چشم در محيط پر نور قرار مي گيرد مردمك تنگ مي شود تا مقدار نور كمتري وارد چشم شود؛ و بر عکس زماني که چشم در محيط كم نور قرار مي گيرد مردمك گشاد مي شود تا نور بيشتري وارد چشم شود.
عدسي:
عدسي عضوي است محدب الطرفين ، قابل انعطاف، بدون رگ و شفاف با قطر 9 ميليمتر و ضخامت 4 ميليمتر که ما بين مايع زلاليه و زجاجيه چشم قرار دارد. و توسط زنولها به شيارهاي بين جسم مژگاني اتصال دارد.عدسي در پشت مردمک واقع شده است و عمل تطابق و متمرکز کردن نور بر روي شبکيه را انجام ميدهد.
در هنگام مطالعه، عدسي با تغيير انحنا خود اين امکان را ايجاد مينمايد که بتوانيم اجسام نزديک را بخوبي ببينيم. اين قابليت از سن 45-40 سالگي به بعد، کاهش مييابد و بنابراين پير چشمي عارض ميگردد، بدين معنا که براي ديد نزديک و مطالعه نياز به عينک جداگانه خواهد بود. هرگاه فردي به نزديک نگاه ميکند، انقباض عضله سيلياري، کشش عدسي را کم ميکند و لذا عدسي کرويتر شده و قدرت انکساري بيشتري پيدا ميکند و تصوير جسم نزديک را بر شبکيه مياندازد (عمل تطابق). در نگاه به دور عکس اين حالت اتفاق ميافتد. با پير شدن و کاهش حالت ارتجاعي عدسي ، قدرت تطابق آن کاهش مييابد و فرد تار ميبيند.اين همان حالتي است كه به آن پير چشمي گفته مي شود.
آب مرواريد که يکي از شايعترين بيماريهاي چشم ميباشد که بعلت کدر شدن عدسي چشم اتفاق مي افتد.
اتاقک قدامي:
اتاقک قدامي فضاي كوچكي است كه بين قرنيه و عنبيه قرار دارد. در اين فضا مايعي به نام زلاليه جريان دارد.در چشم مرتباً مقداري از مايع زلاليه توليد و ازطريق مجاري زاويه چشم خارج مي شود . اگر به هر دليلي تعادل بين توليد و خروج اين مايع به هم بخورد مقدار مايع زلاليه در چشم افزايش پيدا مي كند و فشار داخل كره چشم از حد طبيعي بيشتر مي شود. بالا رفتن فشار چشم به پرده شبكيه و عصب بينايي آسيب مي زند و باعث بيماري آب سياه يا گلوكوما مي شود.
مشيميه:
مشيميه پرده نازك سياه رنگي است كه دور شبكيه را احاطه كرده است. اين پرده تعداد زيادي رگ هاي خوني دارد كه مواد غذايي را به بخش هايي از شبكيه مي رساند. به علاوه سلول هاي اين لايه حاوي تعداد زيادي رنگ دانه سياه ملانين است كه رنگ سياهي به اين بخش از چشم مي دهد. وجود رنگ سياه مانع از انعكاس نورهاي اضافي در داخل كره چشم مي شود و به تشكيل تصوير واضحتر كمك مي كند.
فضاي خلفي و زجاجيه:
فضاي خلفي چشم كه محوطه پشت عدسي چشم است توسط زجاجيه که در واقع يک ماده ژله مانند شفاف است پر ميشود. در بعضي شرايط مثل افزايش سن، ضربه به چشم، نزديک بيني متوسط تا شديد، ديابت و .... ساختمان ژله مانند زجاجيه تغيير مي كند و در بعضي جاها حالت آبكي پيدا مي كند.اين تغييرات بصورت اشكال متحركي شبيه مو و يا بال مگس ( مگس پران) در ميدان بينايي ديده مي شوند. خصوصا در موقع نگاه به يك زمينه سفيد و روشن اين اشکال بيشتر جلب توجه ميكند.
در صورتي که فردي به صورت حاد دچار مگس پران و يا احساس جرقه زدن (فلاشينگ) شود؛ بايد از نظر احتمال سوراخ شدگي شبکيه معاينه شود.
شبکيه:
قسمت حساس به نور چشم است كه در پشت چشم ، مابين زجاجيه و مشيميه قرار دارد و شامل مجموعه اي از سلولهاي حساس به نور و انواع مختلف نرونهاست. سلولهاي استوانه اي مسئول ديد سياه و سفيد هستند و سلولهاي مخروطي رنگها را تشخيص مي دهند. نرونهاي مياني شبكيه نيز سيگنالهاي بينايي رسيده را جمع آوري و اطلاعات را به عصب بينايي منتقل مي كنند.
شبكيه از ميليونها سلول اختصاصي فتورسپتور (گيرنده نور)بنام سلولهاي مخروطي و استوانه اي تشكيل شده است كه شعاعهاي نوري را به سيگنالهاي الكتريكي تبديل مي كنند و از طريق عصب بينايي به مغز منتقل مي كنند. سلولهاي استوانه اي توانايي ديد در نور كم و سلولهاي مخروطي توانايي ديد رنگها را به ما مي دهند .
ماكولا، كه در مركز شبكيه قرار دارد، محل تجمع بيشترين تعداد سلولهاي مخروطي است. فوآ، فرورفتگي كوچكي در مركز ماكولا، بيشترين سلول مخروطي را داراست. ماكولا مسئول ديد مركزي، ديد رنگها و تشخيص دقيق جزئيات است. سلولهاي استوانه اي درقسمت محيطي شبكيه (اطراف شبكيه) قرار دارند و امكان ديد در شب و ديدن حركت اشياء در اطراف را مي دهد .
لايه پيگمانته (رنگدانه دار) شبکيه مابين شبكيه و مشيميه قرار دارد و حاوي ملانوسيتهايي است كه مسئول رنگ سياه آن هستند. اين پيگمانها باعث مي شوند تمام نورها داخل چشم جذب شود وچشم مانند اتاق تاريك عكاسي عمل كند.
عصب چشم:
عصب بينايي، در پشت شبكيه قراردارد كه سيگنالها را از سلولهاي فتورسپتور به مغز منتقل مي كند . اين عصب پيام هاي بينايي را از شبکيه به مغز ارسال مي كند.در بعضي ازبيماريها مانند مولتيپل اسکلروزيس يا همان MS ، مسموميت با الکل متيليک (الکل چوب)، آب سياه و.... عصب بينايي آسيب مي بيند.
عضلات چشم:

حركات كره چشم در هر چشم به وسيله 6 عضله خارج کره چشمي كه به اطراف كره چشم مي چسبد كنترل مي شود. اختلال حرکتي و يا عدم هماهنگي آن ها مي تواند به انحراف چشم يا لوچي منجر شود.
بیماری آب مروارید كدر شدن عدسی چشم است كه بصورت طبیعی شفاف می باشد. مانند پنجره ای كه بخار آب آن را تار كرده است، آب مروارید سبب تاری دید می شود.عرش نیوز ؛
بیماری آب مروارید كدر شدن عدسی چشم است كه بصورت طبیعی شفاف می باشد. مانند پنجره ای كه بخار آب آن را تار كرده است، آب مروارید سبب تاری دید می شود.عقاید اشتباهی که در مورد آب مروارید وجود دارند:-آب مروارید یک پرده بروی چشم نیست.
- آب مروارید به دلیل استفاده بیش از حد از چشم بوجود نمی آید.
- آب مروارید سرطان نیست.
-آب مروارید مسری نیست و از یك چشم به چشم دیگر سرایت نمی كند.
-آب مرواربد باعث كوری قابل برگشت نمی شود.برخی از علائم آب مروارید عبارتند از:
-تاری دید چشم كه بدون درد است.
-حساسیت به نور
-تغییرات مكرر نمره عینك
-دو بینی در یك چشم
-نیاز به نور بیشتر به هنگام مطالعه
-كاهش قدرت دید به هنگام شب
-محو شدن یا زرد شدن رنگها
میزان و شكل كدر شدن عدسی در این بیماری متفاوت است. اگر كدر شدن عدسی نزدیك مركز عدسی نباشد ممكن است از وجود آن مطلع نباشید.
شایع ترین شكل آب مروارید به دلیل افزایش سن است. سایر عوامل بروز آب مرواریدعبارتند از:
-سابقه خانوادگی ابتلا به آب مروارید
-بیماری هایی مانند بیماری دیابت(قند)
-ضربه خوردن به چشم
-مصرف طولانی مدت از داروهایی مانند كورتن
-قرار گرفتن طولانی مدت و بدون عینک آفتابی مناسب در مقابل نور خورشید
-سابقه جراحی چشم
معاینه دقیق چشم توسط دکتر چشم پزشك مقدار و وسعت آب مروارید، و نیز هر گونه مشكل دیگری كه سبب كاهش دید یا ناراحتی می شود مشخص می گردد. گاهی عوامل دیگری علاوه بر آب مروارید مانند مشكلات پرده شبكیه و یا عصب بینایی سبب كاهش دید می شوند. اگر این مشكلات وجود داشته باشند، پس از عمل آب مروارید ممكن است دید كامل به دست نیاید. چنانکه این مشكلات شدید باشند، حتی عمل آب مروارید نیز ممكن است باعث بهبود در دید نشود. چشم پزشك میتواند به شما بگوید كه چقدر احتمال دارد این مشكلات در چشم شما وجود داشته باشد.
سرعت ایجاد آب مروارید در افراد مختلف متفاوت است و گاهی ممكن است بین دو چشم نیز متفاوت باشد. بیشتر آب مروارید هائی كه با افزایش سن به وجود می آیند در طول چند سال بتدریج ایجاد می شوند. سایر آب مرواریدها به ویژه در افراد جوان و یا در بیماران مبتلا به دیابت گاهی به سرعت و در طول چند ماه سبب كاهش دید می شود. بنابراین پیش بینی دقیق سرعت پیشرفت آب مروارید امكان پذیر نمی باشد.
تنها راه درمان آب مروارید، شیوه جراحی است. گاهی اگر علائم آب مروارید خفیف باشد تغییر نمره عینك ممكن است به طور موقت مشكلات شما را حل کند. هیچگونه دارو، روش تغذیه، ورزش یا وسائل نوری وجود ندارد كه باعث درمان یا جلوگیری از بروزآب مروارید شوند. دوری از نور خورشید ممكن است به جلوگیری یا كند شدن پیشرفت آب مروارید كمك نماید. عینكهای آفتابی كه نور ماورا بنفش را جذب می كنند یا عینكهای طبی با یك پوشش ضد اشعه ماورا بنفش سبب حفاظت چشم می شوند.
آب مروارید باعث می شود که عدسی چشم ضخیم و كدر شود. به همین دلیل نور نمی تواند از آن به آسانی عبور كند و سبب تاری دید می شود.
این عقیده كه آب مروارید بایستی جهت عمل “رسیده” باشد درست نمی باشد جراحی آب مروارید زمانیکه نیازهای بینایی شما آن را ایجاب كند می تواند انجام شود. شما باید ببینید كه آیا دید شما در حدی هست كه بدون هیچ ناراحتی كارهای روزمره خود را انجام دهید یا خیر؟ بدون خطر رانندگی كنید؟ به راحتی بخوانید و تلویزیون تماشا كنید؟ فعالیتهای روزانه مانند پخت و پز، خرید، كارهای منزل، خوردن داروهایتان را انجام دهید؟
بر اساس میزان مشكلاتتان، شما و چشم پزشكتان می توانید با هم تصمیم بگیرید كه چه زمان جراحی انجام شود.
| |
|
| |
|
|
| |
| 6 ماده خوراكي براي سلامت جسم و روح شما |
کارشناسان تغذیه همواره تاکید دارند که بدن انسان به مصرف مجموعهای کامل از مواد خوراکی نیاز دارد تا به لحاظ جسمی و روانی سالم بماند و به زندگی ادامه دهد.
|
|
به گزارش بي باک به نقل از ایسنا، مواد خوراکی فرآوری شده اغلب حاوی مقادیر پایینی از مواد مغذی هستند و مصرف آنها به دلیل از دست دادن بسیاری از ریزمغذیهای حیاتی در حین عملیات فرآوری حتی میتواند برای بدن مضر باشد.
به گزارش سایت تخصصی ارگانیک، در این میان برخی از خوردنیها هستند که میتوانند تا حد امکان املاح و ریزمغذیهای ضروری را به بدن برسانند که بهترین و مفیدترین آنها عبارتند از:
1- کلم پیچ: این ماده خوراکی جزء مغذیترین خوردنیها به حساب میآید که سرشار از مواد معدنی، ویتامینها، فیبر خوراکی و آمینواسیدهاست. همچنین این ماده خوراکی به دلیل دارا بودن آنتیاکسیدان از التهاب و سرطان جلوگیری میکند و در عین حال بسیار خوشمزه و سالم است.
2- شاهدانه: شاهدانه داروخانه طبیعی در آشپزخانه شماست. این ماده خوراکی سرشار از پروتئین، فیبر خوراکی، اسیدهای چرب ضروری، آنتی اکسیدانها، آمینواسیدها، ویتامینها و مواد معدنی است. این دانه زود هضم جزو موادی است که چندین خاصیت مفید برای بدن دارد و در عین حال مصرف آن راحت است.
3- شکلات: دانههای کاکائو سرشار از مواد مغذی هستند و دانشمندان هنوز نتوانستهاند تمامی فوائد این دانه کوچک را شناسایی کنند. وجود املاح معدنی، ویتامینها و چندین نوع آنتیاکسیدان در این ماده خوراکی برای سلامت قلب و پوست فوقالعاده سودمند است و نوعی مواد شیمیایی را در مغز آزاد میکند که به انسان احساس رضایت از زندگی میدهد.
4- بروکلی: برای داشتن دستگاه گوارشی سالم و کاهش خطر ابتلا به سرطان، مصرف این ماده خوراکی توصیه میشود که بسیار هم خوش طعم و خوشمزه است.
5- اسفناج: برای بهره بردن از فواید این ماده خوراکی از مصرف محصولات کنسرو شده آن بپرهیزید اما اسفناج تازه منبع غنی از پروتئین، انواع آنتیاکسیدانها و فیبر خوراکی است.
6- انواع توتها: بر خلاف میوههای دیگر، انواع توتها حاوی مواد قندی کمتری هستند و منابع غنی از ویتامینهای مفید، مواد معدنی و آنتیاکسیدانها محسوب میشوند.
|

پژوهشگران آمريکايي اعلام کردند به منظور کمک به بيماران مبتلا به بيماري هاي چشمي و نابينايي ، روش آسان و موثري را براي ژن درماني و تزريق ژن به سلولهاي چشمي ابداع کرده اند .

به گزارش گروه علمي باشگاه خبرنگاران ، روش جديد بر خلاف درمان هاي فعلي، تنها 15 دقيقه به طول مي انجامد و از لحاظ جراحي غير تهاجمي است . در اين روش دسترسي ژن هاي طبيعي به سلولهاي کل شبکيه آسان تر خواهد شد .
ديويد شافر مدير مرکز تحقيقات سلولهاي بنيادين برکلي دانشگاه کاليفرنيا اعلام کرد: «در نتيجه اين تحقيقات 14 ساله، ما ويروسي توليد کرده ايم که داخل مايع زجاجيه چشم تزريق مي شود و ژن هاي ناقل خود را به آن دسته از سلولهاي ظريف شبکيه که دسترسي به آنها بسيار دشوار است ، به گونه اي کاملا غير تهاجمي و ايمن حمل مي کند . »
وي افزود : « کل اين فرايند طي يک ربع انجام مي شود و بيمار مي تواند به خانه بازگردد. »
شافر و اعضاي گروه تحقيقاتي وي در مطالعاتي که نتايج آن در نشريه علوم پيوندي منتشر شده است ، ميليون ها کد رمز جايگزين از " ويروس هاي متصل به آدنو " (AAV) توليد کرده اند . اين ويروس از نوع ويروس هاي بي ضرر است که مي تواند به محدوده وسيعي از سلولهاي ميزبان سرايت کند .
اين ويروس ها پس از تزريق به زجاجيه چشم ، ژن هاي اصلاح کننده را به همه نواحي شبکيه منتقل مي کنند و بدين ترتيب سلولهاي شبکيه تقريبا فعاليت عادي خود را از سر مي گيرند.
به گفته دانشمندان قابليت اين ويروس هاي مهندسي شده در رخنه به سلولهاي گيرنده نور، در چشمان ميمون ها نيز که از ساختاري مشابه چشم انسان برخوردارند، به اثبات رسيده است .
شافر پيش بيني کرد از اين ويروس ها بتوان در مبارزه با ژن هاي معيوبي که موجب مرگ سلولهاي شبکيه مي شوند استفاده کرد . اين شيوه در درمان عارضه از بين رفتن بينايي بر اثر کهولت سن نيز کاربرد خواهد داشت .
تن ماهی را جایگزین کپسول امگا ۳ کنید
با مصرف ماهی روغن آفتاب گردان، روغن ذرت و کانولا امگا ۳ مورد نیاز را به بدن تزریق کنید.
اسید چرب امگا 3 خانواده ای از اسیدهای اشباع نشده هستند که برای حفظ سلامتی بسیار ضروری می باشند

گروه بهداشت و درمان «تیتریک» ؛ متخصص تغذیه گفت: اسید چرب امگا 3 خانواده ای از اسیدهای اشباع نشده هستند که برای حفظ سلامتی بسیار ضروری می باشند اما در داخل بدن ساخته نمی شوند که می توان آنها را به وسیله ی تغذیه مناسب به بدن تزیق کرد.
وی افزود: بیشترین منبع انرژی برای تامین اسیدهای چرب امگا 3 ماهی ها هستند که از جمله ی آنها می توان به ماهی های سالمون سفید قزل آلا و حتی ماهی تن اشاره کرد.
کیمیاگر تصریح کرد: ماهی تن که به صورت کنسرو شده مصرف می شود و نزد عموم به تن ماهی معروف است بسیار پرخاصیت بوده و حاوی اسیدهای چرب امگا 3 می باشد اما می بایست آن را خشک و بدون روغن استفاده کرد.
وی با اشاره به کبسول های امگا 3 موجود در بازار گفت: این قرص ها نمی توانند تمام خواص موجود در ماهی ها را داشته باشند بنابراین با جایگزین کردن ماهی ها در برنامه غذایی و استفاده از روغن ذرت آفتابگردان و روغن کانولا جای روغن های جامد می توانیم امگا 3 مورد نیاز بدن خود را تامین کنیم.
وی خاطرنشان کرد: اگر هفته ای دو مرتبه از روغن کانولا استفاده کنیم امگا 3 مورد نیاز را به بدن تزریق می کنیم.
وی در خاتمه متذکر شد: مصرف مواد غذایی که حامل امگا 3 باشند می تواند به طور مستقیم در سلامت قلب و عروق فشار خون و همچنین در بازسازی بافت های کهنه شده در سالمندان بسیار موثر باشد.
نهمین سمینار سالیانه مرکز تحقیقات چشم دانشگاه
علوم پزشکی شهید بهشتی
«پیشرفت ها و نوآوری ها در چشم پزشکی«
زمان: 2 لغایت 4 بهمن ماه 1392
نتایج بررسیهای جدید نشان میدهد که پهنای رگهای خونی موجود در شبکیه چشم میتواند تعیین کننده سلامت مغز باشدبه گزارش ایسنا، گروهی از پزشکان دانشگاه دوک در این مطالعه اظهار داشتند: افراد جوانی که در تستهای هوش نمرات پایینی کسب میکنند، بیشتر در معرض وضعیت سلامتی نامناسب و طول عمر کوتاهتر هستند. «ایوان شالو» یکی از محققان این دانشگاه گفت: هدف از این مطالعه کشف پاسخ این سوال بود که آیا هوش میتواند نشان دهنده سلامت مغز باشد.برای بررسی ارتباط احتمالی بین هوش و سلامت مغز، پزشکان این دانشگاه از علم چشم پزشکی استفاده کردند. «شالو» و همکارانش از روش تصویربرداری دیجیتال شبکیه استفاده کردند تا شرایط عروقی مغز را با مشاهده رگهای خونی کوچک شبکیه که در پشت چشم قرار دارند، بررسی کنند.رگهای خونی شبکیه با رگهای خونی مغز از نظر اندازه، ساختار و کارکرد شباهت دارد و میتوانند راهی برای بررسی سلامت مغز در انسان باشد.به گزارش ایندین تایمز، در این بررسی مشخص شد که داشتن رگهای شبکیه پهنتر با کسب نمره پایینتر در تستهای ضریب هوشی در سن 38 سالگی ارتباط دارد. به این ترتیب معلوم شد افرادی که رگهای شبکیهای پهنتر دارند، بیشتر در معرض ابتلا به نارساییهایی ذهنی و ادراکی هستند.
 محققان شركت فناور «EnChroma» موفق به طراحي نوعي عينک براي جبران کوررنگي شدند. در حالي که بسياري از مردم تصور ميکنند کور رنگ بودن به معناي ديدن همه چيز با رنگ سياه و سفيد است، اما بايد بدانيم که کوررنگي هم نوعي بيماري بسيار نادر است. اکثر افرادي که به عنوان کوررنگ شناخته ميشوند، توانايي ديدن رنگها را دارند، اما در تشخيص بعضي از رنگها از جمله قرمز و سبز مشکل دارند.
محققان شركت فناور «EnChroma» موفق به طراحي نوعي عينک براي جبران کوررنگي شدند. در حالي که بسياري از مردم تصور ميکنند کور رنگ بودن به معناي ديدن همه چيز با رنگ سياه و سفيد است، اما بايد بدانيم که کوررنگي هم نوعي بيماري بسيار نادر است. اکثر افرادي که به عنوان کوررنگ شناخته ميشوند، توانايي ديدن رنگها را دارند، اما در تشخيص بعضي از رنگها از جمله قرمز و سبز مشکل دارند.
محققان عينک آفتابي « CX» را طراحي کردهاند تا در اين موارد به اين افراد کمک کند، اين عينك با کاهش انتقال طول موج معين از نور، اجازه ديدن رنگهاي قرمز و سبز را به افراد ميدهد.
اين عينک آفتابي داراي يک لنز اختصاصي است که نسبت به شيشه در برابر خراش، سختتر و مقاومتر است و به افراد براي تشخيص رنگي که نميبينند، کمک ميکند.
عينک آفتابي «CX» از اواسط ماه آينده در دسترس قرار خواهد گرفت. انتظار ميرود که هزينه مجموعه کاملي از عينک، حداقل 800 دلار آمريکا و بهاي لنز به تنهايي 700 دلار باشد.
منبع: ایسنا
 ساكنان كشورهاي جهان سوم بزودي ميتوانند با عينكهاي جديد، شاهد نگاه جديدي به جهان باشند. عينكهاي «Eyejusters» به فرد اجازه ميدهد تا با چرخاندن يك شاخص در كنار دسته عينك تصاوير را با تمركز دلخواه مشاهده كند.
ساكنان كشورهاي جهان سوم بزودي ميتوانند با عينكهاي جديد، شاهد نگاه جديدي به جهان باشند. عينكهاي «Eyejusters» به فرد اجازه ميدهد تا با چرخاندن يك شاخص در كنار دسته عينك تصاوير را با تمركز دلخواه مشاهده كند.
كاربر ميتواند شاخص قابل جابجايي را چرخانده تا زماني كه صحنه مورد نظر در نقطه تمركز مناسب قرار گيرد كه آن را به يك دستگاه آزمايش بينايي در يك عينك تبديل كرده است.
فناوري «عدسي لغزشي» مورد استفاده در اين عينك در حقيقت حالت اصلاحشده ايدهاي است كه در دهه 1920 بوجود آمده بود. با لغزاندن يكي از عدسيها بر روي عدسي ديگر، نسخه عدسي براي ارائه بينايي بهتر تغيير ميكند.
اين عينكها بويژه براي كشورهايي مناسب بوده كه از چشمپزشك كافي براي تشخيص نمره چشم افراد برخوردار نيستند.
بر اساس آمار سازمان جهاني بهداشت، حدود 670 ميليون انسان از عينك مناسب نمره چشم خود برخوردار نيستند. اين عينكها اكنون در سودان، اوگاندا، كامرون، موروكو و هند در دسترس قرار گرفتهاند.
قيمت اين عينكها در آمريكا 40 دلار تعيين شده و همچنين ميتوان از آنها به عنوان عينك مطالعه نيز استفاده كرد.
منبع: ایسنا
..:::: درمان رتینیت پیگمنتوزا ::::.. تـــحـــقـــيـــقــــات انــجــــام شــــده در آزمــــايــشــگــــاه Angiogenesis در درمانگاه چشم و گوش براي اولين بار نحوه مرگ سلولهاي مخروطي گيرنده نوري در يك سلول حيواني از retinitis pigmentosa را نشان داد. retinitis pigmentosa بيماري ارثي است كه باعث از دست دادن بينايي غير قابل بازگشت با توجه به تخريب سلولهاي گيرنده نوري در چشم به نامهاي ميله و مخروط است.سلولهاي ميله براي ديد در شب و سلولهاي مخروط براي ديد در روز و ديدي مـركـزي اسـت.از دسـت دادن بـيـنايي (بيماري RIP) اغلب با مرگ سلولهاي ميله و از دست دادن ديد شب و در نهايت به مرگ سلولهاي مخروطي و از دســــت دادن ديــــد در روز و مــحــيــطــــي و مـــركـــزي ميانجامد.اين نوع از دست دادن بينايي در زندگي روزمره افراد تاثير قابل توجهي ميگذارد و توانايي خواندن و رانندگي آنها را ميگيرد كه سالانه بيش از 1 ميليون فرد را در طول تحت تاثير قرار ميدهد. تحقيقات انجام شده توسط Berson در آزمايشگاه Berman-Gund به زودي Retinal Degeneration نشان ميدهد كه ويتامين A به عنوان مكمل رژيم غذايي و 3Omega كـافـي در رژيـم غذايي تاثير به سزايي در كاهش روند اين بيماري دارد و البته به طور كامل آن را از بين نمي برد. مطالعات قبلي نشان ميدهد كه جهش در بيش از50 زن بــاعــث RP مـيشـود. البتـه تمـامـي مـراحـل مكانيزم كه توسط آن سلولهاي مخروطي و ميله اي نابود ميشوند، همچنان به طور كامل تعريف نشده اسـت. بـسـيـاري از ژنهـاي مربوط به RP پروتئيني ايـجــاد مــيكـنـنــد كــه در سـلــولهــاي مـيـلـه اسـتـفـاده ميشوند. در اين آزمايشها با كمك مدل حيواني RP، محققان براي بار اول متوجه شدند كه نكروز واسطه RIP Kinas در مرگ گيرندههاي نوري موثرند و آنها نيز در مرگ سلولهاي مخروطي موثرند و بدين ترتيب كاهش RIP باعث كاهش سلولهاي مخروطي ميشود. به اين ترتيب مشخص شد كه درمـان نكـروز RIP بـاعـث تـاخيـر مـرگ سلـولهـاي مـخـروطـي مـيشـود و سـلولهاي گيرنده نوري را محافظت ميكند.اگرچه مكانيزم نكروز RIP هنوز نـاشـنـاخـتـه مـانده است ولي تحقيقات نشان داد كه نــكــروز RIP بــاعــث مــرگ سـلــولهــاي مـخــروطــي مـيشود و اين امر شناخت بيماري را بهتر كرده و شناخت روش درمان اين بيماري را فراهم ميكند. منبع: نشریه مهندسی پزشکی شماره ۱۳۸
استاتین درمانی خطر ابتلا به آب مروارید را افزایش میدهد ::::..
 یافتههای پژوهشی جدید حاکی از آن است که ممکن است داروهای استاتین کاهش کلسترول خون و دیابت نوع دو، خطر ابتلا به آب مروارید وابسته به سن را افزایش دهد. محققان برای انجام این پژوهش، شش هزار و 400 نفر را طی سالهای 2007 تا 2008 در درمانگاه بینایی سنجی دانشگاه واترلوي کانادا مورد بررسی قرار دادند. از این تعداد 452 نفر نیز به دیابت مبتلا بودند. 56 درصد از بیماران دیابتی و 16 درصد از غیر دیابتیهای این پژوهش از داروهای استاتین استفاده میکردند.
یافتههای پژوهشی جدید حاکی از آن است که ممکن است داروهای استاتین کاهش کلسترول خون و دیابت نوع دو، خطر ابتلا به آب مروارید وابسته به سن را افزایش دهد. محققان برای انجام این پژوهش، شش هزار و 400 نفر را طی سالهای 2007 تا 2008 در درمانگاه بینایی سنجی دانشگاه واترلوي کانادا مورد بررسی قرار دادند. از این تعداد 452 نفر نیز به دیابت مبتلا بودند. 56 درصد از بیماران دیابتی و 16 درصد از غیر دیابتیهای این پژوهش از داروهای استاتین استفاده میکردند.
پژوهشگران با در نظر گرفتن سایر مؤلفههای مداخله گر مانند جنسیت، سیگار کشیدن و فشار خون بالا متوجه شدند که دیابت و استاتین هرکدام به ترتیب با افزایش 82 و 57 درصدی خطر وقوع آب مروارید مرتبط بودند. این رابطههای درصدی در انواع متفاوت بیماری آب مروارید نیز تغییر میکرد.
بر اساس نتايج اين پژوهش، با وجود مصرف زیاد استاتین در بین بیماران دیابتی، به نظر میرسد این دو عامل خطر، مستقل از یکدیگر عمل میکنند. با افزایش سن، خطر وقوع آب مروارید در بین بیماران دیابتی که استاتین مصرف میکنند، بسیار سریعتر از غیر دیابتیهایی اتفاق میافتد که استاتین مصرف نمیکنند.
به طور میانگین، آب مروارید در بیماران دیابتی که استاتین مصرف میکنند در مقایسه با غیر دیابتیهایی که استاتین مصرف نمیکنند، 5.6 سال زودتر بروز میکند.
پژوهشهای صورت گرفته بر حیوانات نیز حاکی از آن است که استاتین درمانی طولانی مدت با دوز بالا، رابطه مستقیم و مشهودی با بروز آب مروارید دارد.
نویسندگان این پژوهش با تاکید بر نتایج این تحقیق تصریح كردهاند که نمیتوان رابطه علت و معلولی را به این دو مؤلفه نسبت داد، اما رابطه این دو متغیر نیز از نظر زیستی پذیرفتنی و محتمل است.
بر اساس اين تحقيق، فواید استاتین درمانی در درمان بیماران دیابتی نوع دو شناخته شده است و احتمالا از افزایش خطر آب مروارید مهمتر است.
پژوهشگران ميگويند: نتایج حاصل از این تحقيق آگاهی از خطرهای درمانی دیابت نوع دو را افزایش میهد و ممکن است در پیشبرد ابداع روشهای درمانی جایگزین استاتین درمانی که با افزایش خطر آب مروارید مرتبط نباشد، یاری رسان باشد.
بیماری دیابت نوع دو، عامل خطری برای بروز آب مروارید مرتبط با سن به شمار میآید. آب مروارید نیز مشکلی بینایی است که در اثر کدورت زجاجیه چشم رخ میدهد که در صورت عدم درمان بینایی چشم مختل خواهد شد. نتايج این پژوهش در مجله «Optometry and Vision Science» انجمن آمریکایی بینایی سنجی منتشر شده است.
منبع: ایسنا
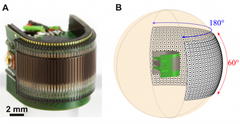 تیمی از محققان اروپایی مدرسه پلیتکنیک فدرال لوازان در سوئیس، یک چشم مرکب مصنوعی طراحی کردهاند که با چشمان حشراتی مانند مگس میوه قابل مقایسه است. بینایی انسان از طریق دو چشم تک عدسی حاصل میشود که در تمییزدادن اشیا به خوبی عمل میکنند. با این حال، بسیاری از حیوانات به چشمان مرکب متکیاند که در آن هر چشم دارای عدسیهای چندگانه است. چنین چشمانی شفافیت چشمان تکعدسی را ندارند، اما میدان دید بزرگتر و زمانهای واکنش سریع به حرکت را ارائه میدهند.
تیمی از محققان اروپایی مدرسه پلیتکنیک فدرال لوازان در سوئیس، یک چشم مرکب مصنوعی طراحی کردهاند که با چشمان حشراتی مانند مگس میوه قابل مقایسه است. بینایی انسان از طریق دو چشم تک عدسی حاصل میشود که در تمییزدادن اشیا به خوبی عمل میکنند. با این حال، بسیاری از حیوانات به چشمان مرکب متکیاند که در آن هر چشم دارای عدسیهای چندگانه است. چنین چشمانی شفافیت چشمان تکعدسی را ندارند، اما میدان دید بزرگتر و زمانهای واکنش سریع به حرکت را ارائه میدهند.
دانشمندان در تلاش برای تکثیر زمانهای واکنش سریع مگسهای میوه و دیگر حشرات و همچنین توانایی آنها برای دیدن بخش اعظمی از جهان پیرامونشان بدون چرخاندن سر، چشمان مرکب مصنوعی را خلق کردند. تیم سوئیسی پیشرفت قابل توجهی را برای خلق چشمانی با اندازه مناسب و با طراحی دقیق برداشته است. در حشرات، سطح چشم از موزائیکی از واحدهای نوری بسیار کوچک موسوم به ommatidia تشکیل شده است.
برای خلق یک چشم مصنوعی ریز، محققان ommatidia مگسهای میوه و دیگر گونههای بندپایان را تکثیر کردند. نسخه حاصل شامل سه لایه است: لایه بیرونی از عدسیها، لایه میانی از حسگرهای سبک، و برد مدار لایه میانی مرتجع. نتیجه حاصل یک چشم ترکیبی مصنوعی با میدان دید 180 درجه بوده که به اندازهای کوچک است که میتوان آن را بر روی یک نیکل قرار داد. دانشمندان این چشم را CurvACE نامیدند. چشم جدید با 150 فریم در هر ثانیه عمل میکند و قادر به عملکرد در محیطهای دارای نور پایین و نور بالاست. گام بعدی تعبیه این چشم در رباتهای پرنده ریز است.
فناوری ارائهشده دارای کاربردهای دیگری از جمله در لباسهای هوشمند است است که برای ارتقا آرامش فرد، به هنگام حرکت وی، تغییر میکنند. کاربرد بالقوه دیگر این فناوری، در حسگرهای امنیتی یا حتی به عنوان ابزاری در ارائه تشخیص بافت برای پوست مصنوعی گزارش شده است. جزئیات این تحقیق در Proceedings of the National Academy of Sciences منتشر شده است.
منبع: ایسنا
تحولی نوین در درمان بیماریهای شبکیه چشم ۱۳۹۲/۰۳/۱۲ ۱۱:۵۹ نتایج اولیه تحقیقات محققان قطب چشم پزشکی جنوب شرق کشور، نوید یک موفقیت بزرگ در درمان نوین بیماری های شبکیه چشم را میدهد. به گزارش پارس به نقل از ایسنا، سرپرست تیم تحقیقاتی و رئیس بیمارستان چشم پزشکی الزهرای زاهدان ضمن بیان این مطلب گفت: محققان مرکز فوق تخصصی چشم پزشکی الزهرای زاهدان موفق شدند با روشی بسیار کم هزینه و بدون عوارض جانبی سایر درمان ها ، به درمان انواع مختلفی از بیماریهای شبکیه چشم از جمله بیماری های چشمی دیابتی، افراد سالخورده و نوزادان نارس بپردازند. دکتر علیرضا مالکی با اشاره به موفقیت آمیز بودن تحقیقات اخیر خود و همکارانش بر روی تعدادی از هموطنان دارای بیماری شبکیه چشم ادامه داد: در مدت زمان کوتاهی پس از انجام این درمان، آثار بهبود بیماری در بیماران مشاهده شد. وی در توضیح روش درمانی اخیر گفت: محققان در این روش، آنزیم پلاسمین را از خون بیمار جداسازی و به چشم تزریق میکنند. این عضو هیئت علمی دانشگاه علوم پزشکی زاهدان تصریح کرد: تاکنون جداسازی آنزیم از خون بیمار با همکاری واحد تحقیقات مرکز انتقال خون کشور انجام میشد که به زودی با تجهیز آزمایشگاه در مرکز فوق تخصصی چشم پزشکی الزهرای زاهدان، تمامی مراحل در همین مرکز انجام می شود. دکتر مالکی با اشاره به روش های قبلی درمان بیماری های شبکیه چشم افزود: تاکنون این بیماری ها توسط عمل جراحی درمان می شد که هزینه های درمانی سنگین و در برخی موارد با عوارض جانبی همراه بود اما خوشبختانه این درمان نوین ، دارای کمترین عارضه جانبی و بسیار کم هزینه است. وی گفت: این روش نوین که تا پیش از این در اختیار تعداد کمی از کشورهای پیشرفته دنیا بوده است با اتمام مرحله تحقیقاتی، صرفه جویی ارزی زیادی را برای کشورمان به دنبال خواهد داشت. کدخبر :53447 سرویس: اجتماعی
 محققان آمريكايي موفق به كشف روش جديدي براي تهيه نقشه بينايي در مغز بر اساس ساختار فردي مغز حتي براي افراد نابينا شدند. محققان دانشگاه پنسيلوانيا براي تهيه نقشه بينايي، از دستگاه اسكن رزونانس مغناطيسي عملكردي (fMRI) براي اندازه گيري فعاليت مغزي 25 داوطلب با ديد طبيعي استفاده كرده و موفق به شناسايي يك رابطه آماري دقيق بين ساختار چين خوردگي هاي مغز و نمايش بصري شدند. دكتر «جفري آگوئير» استاديار نورولوژي دانشگاه پنسيلوانيا و نويسنده ارشد اين تحقيق تأكيد مي كند: با اندازه گيري آناتومي مغز و استفاده از يك الگوريتم، مي توانيم نقشه بينايي هر فرد را بر روي سطح مغز بدقت پيش بيني و ترسيم كنيم. اين محقق خاطر نشان مي كند: در ابتدا به نظر مي رسد كه منطقه بصري مغز هر فرد داراي شكل و اندازه متفاوت است، اما اين تفاوت هاي فردي در آناتومي مغز با استفاده از الگوي رياضي جديد مورد استفاده كاملا از بين مي رود. در حال حاضر با استفاده از اين روش مي توان نحوه تغيير سازمان مغز در اثر از دست دادن بينايي را مورد بررسي و مطالعه قرار داد. اين دستاورد جديد، گام مهمي براي بازگرداندن قدرت بينايي با استفاده از دستگاه تحريك كننده سطح مغز محسوب مي شود. نتايج اين مطالعه در مجله Current Biology منتشر شده است. منبع: ایسنا
محققان آمريكايي موفق به كشف روش جديدي براي تهيه نقشه بينايي در مغز بر اساس ساختار فردي مغز حتي براي افراد نابينا شدند. محققان دانشگاه پنسيلوانيا براي تهيه نقشه بينايي، از دستگاه اسكن رزونانس مغناطيسي عملكردي (fMRI) براي اندازه گيري فعاليت مغزي 25 داوطلب با ديد طبيعي استفاده كرده و موفق به شناسايي يك رابطه آماري دقيق بين ساختار چين خوردگي هاي مغز و نمايش بصري شدند. دكتر «جفري آگوئير» استاديار نورولوژي دانشگاه پنسيلوانيا و نويسنده ارشد اين تحقيق تأكيد مي كند: با اندازه گيري آناتومي مغز و استفاده از يك الگوريتم، مي توانيم نقشه بينايي هر فرد را بر روي سطح مغز بدقت پيش بيني و ترسيم كنيم. اين محقق خاطر نشان مي كند: در ابتدا به نظر مي رسد كه منطقه بصري مغز هر فرد داراي شكل و اندازه متفاوت است، اما اين تفاوت هاي فردي در آناتومي مغز با استفاده از الگوي رياضي جديد مورد استفاده كاملا از بين مي رود. در حال حاضر با استفاده از اين روش مي توان نحوه تغيير سازمان مغز در اثر از دست دادن بينايي را مورد بررسي و مطالعه قرار داد. اين دستاورد جديد، گام مهمي براي بازگرداندن قدرت بينايي با استفاده از دستگاه تحريك كننده سطح مغز محسوب مي شود. نتايج اين مطالعه در مجله Current Biology منتشر شده است. منبع: ایسنا
..:::: لنپایی در افراد پیر چشم ::::.. لنزی تماسی که در شب مورد استفاده قرار میگیرد، میتواند نیاز به عینک مطالعه در میانسالی را از بین ببرد. این شیوه که محققان دانشگاه نیو ساوث ولز استرالیا آنرا شبیه به ارتودنسی دندان خواندهاند، شکل چشم را برای تصحیح بینایی بدون نیاز به عینک یا جراحی تغییر میدهد. این لنزها با فشار آرام بر روی چشم برای بازیابی آن به شکل چشم یک انسان با بینایی عادی کار میکند. از آنجایی که این لنزها در زمان خواب مورد استفاده هستند، کاربران نیازی به استفاده از عینک مطالعه در روز برای تصحیح بینایی نخواهند داشت. همچنین از آنجایی که این لنزها در طول روز به کار نمیروند، چشمها میتوانند اکسیژن کافی را بدست بیاورند. بیشتر افراد میانسال کاهش بینایی مرتبط با سن بالا را در دید نزدیک تجربه میکنند. علائم رایج شامل دورتر نگه داشتن نوشتهها برای قرار دادن آنها در مرکز تمرکز بوده و بسیاری از افراد در این سنین نیازمند استفاده از عینکهای دو کانونی یا مطالعه هستند. اما این شیوه جدید موسوم به «هایپروپی ارتوکراتولوژی» یک جایگزین جدید را برای این شرایط ارائه میکند. پیرچشمی توسط فقدان انعطاف مرتبط با پیری در قرنیه چشم بوجود میآید. این در حالی است که این اصلاح دید موقتی است چرا که قرنیه به مرور زمان به شکل اولیه خود باز می گردد از این رو باید این لنزها را هر شب استفاده کرد. منبع: ایسنا
تاییدیه140- ژتريا سازمان غذا و داروي آمريکا در روزهاي اخير اوکريپلاسمين (ocriplasmin) با نام تجاري ژتريا (Jetrea) را به عنوان اولين داروي مورد قبول اين سازمان در درمان چسبندگي علامتدار ويتروماکولار مورد تاييد قرار داده است. چسبندگي علامتدار ويتروماکولار به وضعيتي گفته ميشود که در آن زجاجيه شروع به حرکت در مقابل ماکولا کرده است. همانطور که ميدانيد ماکولا بخشي از شبکيه است که مسوول بينايي شناخته ميشود. چنين وضعيتي ميتواند به تخريب ماکولا- به دنبال کشيدگي و فشردگي- بينجامد. ژتريا آنزيمي است که پروتئينهاي مسبب چسبندگي علامتدار ويتروماکولار را ميشکند. تخريب اين پروتئينها باعث جداشدن بهتر زجاجيه و ماکولا ميشود و ميتواند خطر وقوع کشيدگي را کاهش دهد. درمان ديگر براي اين عارضه، جراحي است. با تاييد داروي اخير، گزينه درماني غيرجراحي براي غلبه بر چسبندگي علامتدار ويتروماکولار در اختيار متخصصان قرار ميگيرد. اثربخشي و ايمني ژتريا در 2 مطالعه باليني با شرکت 652 بيمار مبتلا به چسبندگي علامتدار ويتروماکولار مورد بررسي قرار گرفت. بيماران به طور کاملا تصادفي تحت درمان با تزريق تک دوز ژتريا به درون چشم يا تزريق دارونما قرار گرفتند. بيماران در 28 روز بعد از تزريق و سپس 6 ماه بعدي از لحاظ تظاهر هر گونه عارضه باليني بررسي شدند. شايعترين عوارض گزارششده به دنبال درمان با ژتريا عبارت بودند از خونريزي ملتحمه، درد چشم، مشاهده جرقههاي نور، تاري ديد، ديد ناواضح، افت بينايي، ادم شبکيه و ماکولا. منبع: سپید ۳۲۵
..:::: انگشتر دوربيني نابينايان ساخته شد ::::.. محققان موسسه فناوري ماساچوست نوعي رابط پوشيدني موسوم به EyeRing طراحي كردهاند كه به افراد نابينا امكان اشاره كردن به يك شيء براي كسب اطلاعات بيشتر در مورد آن را ميدهد. اين فناوري متشكل از يك حلقه انگشتري شكل، گوشي هوشمند و خروجي صداي گوشي است. كاربر با استفاده از يك حلقه مجهز به ميكرو دوربين كه بر روي انگشت اشاره پوشيده شده، ميتواند توسط يك دگمه تعبيه شده بر روي آن به يك شيء اشاره كند. حلقه توسط دوربين از اين شي تصوير تهيه كرده و آن را جهت پردازش به صورت بيسيم به يك گوشي هوشمند (آندرويد) ميفرستد. برنامه نصب بر روي اين گوشي ماهيت آيتم (مانند اندازه، قيمت، رنگ يك تيشرت) را از طريق يك ماژول «متن به كلام» به هدست كاربر مخابره ميكند. طراحان اميدوارند كه بتوانند سيستم جديد را مجهز به قابليتهايي از جمله تهيه ويديوي زمان واقعي توسط دوربين، قدرت محاسباتي بالاتر و حسگرهاي افزوده مانند ميكروفون و ژيروسكوپ كرده و آن را در نمونه اوليه آتي EyeRing جاي دهند. منبع: ایسنا
..:::: اهداي بينايي به ميليونها نابينا با پروتز شبكيه ::::.. دانشمندان با استفاده از كاشت پروتز شبكيه موفق شدند بينايي را به موشهاي نابينا بازگردانند. اين موفقيت ميتواند براي ميليونها نابينا در سراسر جهان اميدواركننده باشد. بينايي اين موشها به اندازهيي رضايتبخش بود كه قادر به تشخيص چهره يك نوزاد، بسياري از جزئيات يك صحنه در پارك و ردگيري يك تصوير متحرك بودند. دانشمندان از عينكهاي هايتك مجهز به يك دوربين ريز و نه عمل جراحي استفاده كردند. شيلا نيرنبرگ، دانشمند عصبشناس از كالج پزشكي كرنل در نيويورك اميدوار است در آينده اين رويكرد را در مورد بيماران انساني به كار برد. نخستين كساني كه از اين تكنيك بهره ميبرند، آنهايي هستند كه از انحطاط ماكولاي مرتبط با سن رنج ميبرند. اين عارضه شايعترين عامل نابينايي در سنين بالا است. دانشمندان پيشتر از تراشههاي قابل كاشت براي بازيابي بينايي استفاده كردهاند اما دكتر نيرنبرگ معتقد است كه روش وي تصوير واضحتري را موجب ميشود و بينايي فرد را به وضعيت نرمال نزديك ميكند. هنگام مشاهده يك آيتم، نور بر روي سلولهاي موجود در شبكيه چشم (فيلم موجود در پشت چشم) ميافتد و پس از تبديل به سيگنالهاي الكتريكي براي پردازش به شكل تصوير به مغز فرستاده ميشود. در آنجا اين سيگنالها براي يك الگو مانند اشيا مختلف رمزگذاري ميشوند. اين محققان بر روي كدگذاري دقيق اطلاعات در مغز نيز تمركز كردهاند. در انحطاط ماكولاي چشم سلولهاي شبكيه گيرنده نور ميميرند و اين امر موجب ميشود كه اطلاعات كمتري به مغز ارسال شود و در نتيجه بينايي نيز از بين برود. تكنيك نيرنبرگ راهي فرعي براي ارسال مستقيم اطلاعات رمزگذاري شده به مغز است. نتيجه اين امر توليد تصاويري واضحتر از تصاوير ارائه شده در مقايسه با تصاوير توليد شده توسط ابزار موجود است كه صرفاً بر روي تجمع نور و ارسال داده به مغز تمركز ميكنند. آزمايشات بر روي موشها نشان داده كه تكنيك مزبور بينايي نزديك به نرمال توليد كرده است. نيرنبرگ هماكنون در حال درك كدگذاري براي چشم ميمونهاست. به اين دليل كه چشم انسان نيز به همان كد متكي است. نخستين آزمايشات بر روي انسان تا يك يا دو سال آينده صورت خواهند گرفت و در صورت ايمن بودن، تكنيك مزبور پنج تا هفت سال آينده معمول خواهد شد. وسيله مورد استفاده اين دانشمند،اطلاعات موجود در خط بينايي را گرفته و با استفاده از پردازشگر به اندازه يك گوشي موبايل آن را به كد مورد استفاده براي مغز تبديل ميكند. اين كد سپس توسط يك مينيپروژكتور موجود در عينكها به جرقههايي از نور تبديل ميشود. جرقههاي نور به نوبه خود سلولهاي موجود در پشت شبكيه را فعال ميكنند. اين سلولها اطلاعات كدگذاري شده در پالسهاي نور را به مغز ميفرستند. در اين شيوه همچنين يك جفت عدسي نيز براي ايجاد سلولهاي ارسال كننده داده حساس به جرقههاي نور نياز است. اين نخستين ايمپلنت پروتز شبكيه است كه پتانسيل اهداي بينايي نرمال يا نزديك به نرمال را به فرد نابينا ميدهد. انحطاط ماكولاي چشم تاكنون بر 500 هزار انگليسي تاثير گذاشته و انتظار ميرود اين رقم تا 25 سال آينده سه برابر شود. جزئيات اين دستاورد علمي در مجله Proceedings of the National Academy of Sciences انتشار يافت. منبع: ایسنا
..:::: درمان نابینایی با کشف جدید دانشمندان در سلولهای چشمی ::::.. محققان دانشگاه ساوثهمپتون در کشف جدیدی که میتواند امید دوبارهای برای مبتلایان به فقدان بینایی در اثر رتینیت پیگمانتر یا انحطاط ماکولا باشد، دریافتهاند که سلولهای قرنیه ممکن است بتوانند جای سلولهای تخریب شده شبکیه را گرفته و از نابینایی جلوگیری کند. این محققان به بررسی سلولهای استروما لیمبال قرنیه در لمب قرنیه که یک ناحیه ضخیم در جلوی چشم بوده، پرداختند. محل سکونت برجسته این سلولها باعث دسترسی آسان به آنها برای جراحی بوده و همچنین ضخامت آن احتمال آسیبرسانی به بینایی فرد را در زمان استخراج این سلولها کاهش میدهد. محققان دریافتند که این سلولها از ویژگیهای مشابه سلولهای بنیادی برخوردارند، بدین معنی که میتوان آنها را به شکلهای سلولی دیگر تبدیل کرد. سلولهای قرنیه در زمان پرورش در ظرف آزمایشگاهی توانستند برخی از ویژگیهای سلولهای شبکیه را بدست بیاورند. از لحاظ نظری این کشف میتواند به این معنی باشد که این سلولها را شاید در آینده بتوان از لمب قرنیه استخراج و به شکل سلولهای شبیه به شبکیه پرورش داد. این محصول نهایی را سپس میتوان در شبکیه چشم پیوند زد که در آنجا جایگزین سلولهای بدون کارآیی را خواهند گرفت. همچنین به گفته دانشمندان، امکان رد شدن این پیوند از سوی بدن غیرمحتمل است چرا که از بدن خود بیمار استخراج شدهاند. منبع: ایسنا
..:::: حرکات چشم در مردان و زنان متفاوت است ::::.. تحقیقات محققان نشان داده که حرکات چشم در مردان و زنان با یکدیگر متفاوت است. بر اساس یک پژوهش جدید، محققان دریافتند مردان و زنان در شیوه نگاه به اجسام روشهای متفاوتی دارند. بر اساس یافتههای این محققان، اگرچه حرکات چشم زنان کمتر از مردان است اما دید آنها طولانیتر و نگاهشان به مکانها متنوعتر است. بزرگترین تفاوت در حرکات چشم هنگامی مشاهده شد که شرکتکنندگان تصاویری از مردم را مشاهده میکردند. محققان اظهار کردند: نگاه مردان و زنان متفاوت از یکدیگر بوده و تفسیر آنها از جهان نیز متفاوت است. برای مثال اگر به افراد بگوییم به چهره در عکسی نگاه کنند، مردان ارتباط چشمی مستقیم با چهره تصویر برقرار میکنند و این در حالی است که زنان نگاه خود را کمی رو به پایین و به سمت بینی و دهان چهره میاندازند. نتایج این پژوهش در مجله PLOS منتشر شده است.
..:::: تحول در درمان نابینایی با لنز تماسی مملو از سلولهای بنیادی ::::.. دانشمندان دانشگاه شفیلد نوعی لنز تماسی جدید پر شده از سلولهای بنیادی را تولید کردهاند که میتواند بطور طبیعی اختلال بینایی را ترمیم کند. دانشمندان امیدوارند که این کاشت زیست تجزیهپذیر پر شده از سلولهای بنیادی که قابل تکثیر است، بتواند به التیام طبیعی چشم کمک کند. سلولهای بنیادی اجزای اصلی رشد بافت هستند که می توانند به تمام انواع مختلف سلولهای بدن تبدیل شوند. محققان اکنون امیدوارند که این شیوه بتواند به میلیونها انسان در سراسر جهان برای حفظ و ترمیم اختلال بینایی کمک کند. این فناوری برای درمان آسیبهای قرنیه یا همان لایه شفاف جلوی چشم طراحی شده که یکی از اصلیترین مسببهای نابینایی در جهان است. با این کاشت جدید، محققان با تقلید از ویژگیهای ساختاری چشم توانستهاند یک شیوه جدید برای تولید غشاهای باریک و بسیار ظریف برای کمک به پیوند سلولهای بنیادی به چشم ایجاد کنند. آنها با استفاده از مجموعهای از شیوههای پیچیده توانستند یک صفحه ماده زیستتجزیهپذیر تولید کنند که میتواند روی قرنیه قرار گیرد. این صفحه مملو از سلولهای بنیادی بوده که قادر به تکثیر هستند و به بدن اجازه میدهند تا بطور طبیعی چشم را ترمیم کند. درمانهای استاندارد برای نابینایی قرنیه شامل کاشتهای قرنیه یا پیوند سلولهای بنیادی به چشم با استفاده از غشای انسانی اهدایی به عنوان ناقل موقت این سلولها به چشم هستند. اما برای برخی از بیماران این درمان پس از چند سال با شکست روبرو شده چرا که چشمهای ترمیم یافته این سلولهای بنیادی را که برای ترمیم قرنیه ضروری هستند، نگه نمیدارد. یکی از ویژگیهای اساسی این صفحه جدید آن است که حاوی بستههای کوچک حاوی سلولهای بنیادی بوده که آنها را درون چشم نگه داشته و کنار هم قرار میدهد. به گفته محققان، ماده واقع در مرکز این صفحه از حلقه اطراف نازکتر بوده؛ از این رو با سرعت بیشتری تجزیه شده و به سلولهای بنیادی برای گسترش در سطح چشم و ترمیم قرنیه کمک خواهد کرد. بدون این ترمیم دائمی، بافت سفید و ضخیم زخم بر روی قرنیه شکل گرفته و باعث نابینایی جزئی یا کامل در بیمار میشود. به گفته دانشمندان یکی دیگر از مزایای این صفحه آن است که تجزیهپذیر بوده و ماده سازنده آن با ماده مورد استفاده در سازههای چشمی مشابه است؛ از این رو مشکل رد سیستم ایمنی وجود نخواهد داشت. آزمایشات نشان داده که غشاها از رشد سلول حمایت میکنند. در نتیجه انتظار میرود که کارآزماییهای بالینی در آینده نزدیک در هند آغاز شود چرا که این محققان با پژوهشگران موسسه چشم پراساد در حیدرآباد هند در حال همکاری هستند. این پژوهش در مجله Acta Biomaterialia منتشر شده است. منبع: ایسنا
..:::: کشف پروتئینی که ازتخریب شبکیه تحت القای نور جلوگیری می کند ::::.. این پروتئین ممکن است یک هدف درمانی جدید را برای هر دو بیماری ارثی تخریب شبکیه و دژنراسیون ماکولا مرتبط با سن ارائه دهد. تحقیقات به رهبری دکتر Minghao Jin ، چشم پزشک و استاد علوم اعصاب در مرکز علوم بهداشت LSU نیواورلئان ، منجر به کشف پروتئینی شده است که از تخریب سلول های گیرنده نور شبکیه ناشی از آسیب های نور محافظت می کند. این پروتئین ممکن است یک هدف درمانی جدید را برای هر دو بیماری ارثی تخریب شبکیه و دژنراسیون ماکولا مرتبط با سن ارائه دهد. این مقاله در مجله Neuroscience منتشر شده است. چرخه بینایی برای بازسازی رنگدانه های بینایی گیرنده نورضروری است. با این حال، چرخه های غیر طبیعی بینایی سبب تشکیل محصولات جانبی سمی شده که منجر به توسعه تخریب ماکولا مرتبط با سن (AMD) می شود که علت اصلی از دست دادن بینایی در افراد مسن است. مکانیسم تنظیم کننده سیکل های بینایی مشخص نیست بنابراین شناسایی و تعیین ویژگی آنزیم های تنظیم کننده چرخه بینایی برای درک این مکانیسم حیاتی است. RPE65 یک آنزیم کلیدی دخیل در چرخه بینایی است. جهش RPE65 سبب شروع زودرس از دست دادن بینایی، تخریب شبکیه، و بیماری های کور کننده چشم می شود. با وجود اهمیت این آنزیم، مکانیسم های تنظیم کننده عملکرد RPE65 ناشناخته است. برای شناسایی و توصیف مهار کننده های ناشناخته RPE65، دانشمندان پنج پروتئین کاندید را مورد آزمایش قرار دادند. با استفاده از غربالگری ژنی، تیم تحقیقاتی LSU کشف کرد که یکی از این پروتئین ها به نام پروتئین انتقال دهنده اسید چرب 4 (FATP4) ، تنظیم کننده منفی RPE65 است و آن را مهارمی کند. پروفسور Nicolas Bazan مدیر مرکز علوم بهداشت LSU نیواورلئان و نویسنده این مقاله اشاره کرد: "ما دریافتیم که FATP4 از سلول های گیرنده نوری شبکیه در برابرالقاء تخریب شبکیه ، محافظت می کند. به تازگی، جهش در ژن FATP4 انسانی در بیماران مبتلا به نوعی بیماری مغلوب خاص که همچنین دارای یکی از محصولات جانبی سمی مرتبط با چرخه غیر طبیعی بینایی هستند، شناسایی شده است. این محصول جانبی، به نام A2E، با بالا رفتن سن در سلول های اپیتلیالی رنگدانه شبکیه تجمع می یابد ، تحقیقات بیشتری برای تعیین اینکه آیا جهش FATP4 باعث اختلال بینایی مربوط به سن و تخریب شبکیه می شود، مورد نیاز است. دکتر Jinگفت: این یافته ها نشان می دهد که FATP4 ممکن است یک هدف درمانی برای بیماری وراثتی تخریب شبکیه ناشی از جهش RPE65 و AMD باشد. منبع: بنیان نیوز ب
..:::: بازگشت بينايي به موشها از طريق تزريق چشمي ::::.. از دست دادن بينايي چشم به دلايل مختلف، توان انسان را در حس کردن پرتوهاي نور تحت تأثير قرار ميدهد و همين مسأله زندگي بيماران بسياري را در سراسر جهان با دشواريهاي زيادي مواجه ساخته است. خوشبختانه يافتههاي پژوهشي جديد روي موشهاي آزمايشگاهي نشان داده که در آينده نزديک ميتوان اين دسته نابيناييها را از طريق تزريق درون چشمي درمان کرد. به نوشته سايت «ياهو»، در تحقيق علمي تازهاي دانشمندان نوعي ماده شيميايي با نام «آکريلاميد آزوبنزن کوآترناري آمونيوم» (AAQ) را به چشم تعدادي موش آزمايشگاهي نابينا تزريق کردند. پيشتر «اِي. اِي. کيو.» به عنوان نوعي ماده مؤثر روي سلول هاي عصبي شناخته شده بود. زماني که دانشمندان ماده فوق را به صورت مستقيم به درون چشم موشهاي آزمايشگاهي تزريق کردند، اين جانداران مجددا توانايي حس کردن پرتوهاي نور را بازيافتند. اين پژوهشگران اميدوارند در نهايت مشخص کنند آيا ماده فوق در درمان بيماريهاي «رتينو پيگمنتوزا» در انسانها قابل استفاده است يا خير. اما حتي اگر آزمايشهاي ياد شده دست آخر نشان دهند که ماده «اِي. اِي. کيو.» روي انسانها نيز مشابه موشها عمل ميکند، تزريق منظم راه حل مناسب درماني در انسانها نخواهد بود، دليل اين امر هم تأثير ۲۴ ساعته ماده «اِي. اِي. کيو.» است که نيازمند تجديد تزريق بعد از طي اين زمان است. منبع: سپید ۳۱۵
..:::: بهبود بینایی افراد دیابتی با تکنولوژی سلول های بنیادی ::::.. دانشمندان دانشگاه Belfast Queen's به دنبال یک رویکرد جدید، به منظور کمک به درمان بینایی میلیون ها نفر از مبتلایان به دیابت ، با استفاده از سلولهای بنیادی بالغ هستند. در حال حاضر میلیون ها نفر از افراد دیابتی درسراسر جهان، در معرض خطر ازدست دادن بینایی خود به علت یک بیماری به نام رتینوپاتی دیابتی می باشند.این بیماری زمانی رخ می دهد که رگ های خونی در چشم ها به علت قند خون بالا مسدود می شوند.قطع جریان خون در شبکیه چشم باعث آسیب رسیدن به سلول های بینایی و اختلال دید می شود و سرانجام در صورت عدم درمان به موقع می تواند منجر به کوری شود. مطالعه روش جدید ترمیم آسیب های دیابتی توسط سلول های استروما،) که به اختصار (REDDSTAR) نام دارد، برگرفته از تحقیقات دانشمندان مرکز چشم و علوم عروق در دانشکده پزشکی Queen's می باشد. در این روش محققان سلول های بنیادی را از اهدا کنندگان جدا کرده و بعد از گسترش آنها در محیط کشت این سلول ها را به رگ های خونی آسیب دیده بیمار که نیاز به ترمیم دارند تزریق می کنند.این روش مخصوص بیماران مبتلا به دیابتی است که عروق شبکیه در آنها دچار آسیب شده است. در حال حاضرروش های درمانی اندکی برای کنترل پیشرفت عوارض بیماری دیابت در دسترس است وهمچنین هیچ درمانی برای بهبود همزمان میزان قند خون و عوارض دیابت وجود ندارد. پرفسور Alan Stitt مدیر مرکز چشم و علوم عروقی Queen's در مورد این پروژه گفت : جزئیات مطالعه بر روی روش (REDDSTAR)، شامل بررسی پتانسیل منحصر به فرد سلول های بنیادی برای ترویج ترمیم عروق خونی آسیب دیده در شبکیه چشم دربیماری دیابت می باشد.این موضوع می تواند تاثیر عمیقی بر روی بیماران داشته باشد، زیرا احیاء شبکیه آسیب دیده می تواند از رتینوپاتی دیابتی جلوگیری کند و ریسک از دست دادن بینایی را در این بیماران کاهش دهد.در حال حاضر، درمان های موجود برای رتینوپاتی دیابتی ،همیشه رضایت بخش نبوده است.این درمان ها بر روی مراحل پایانی بیماری تمرکز دارند و دارای عوارض جانبی زیادی هستند و قادر به درمان علل ریشه ای این بیماری نیستند.یک روش جدید جایگزین برای مهار این بیماری بازسازی عروق آسیب دیده شبکیه توسط سلول های بنیادی بالغ می باشد. این پژوهش که بر روی سلول های بنیادی بالغ خاصی که از مغز استخوان مشتق شده متمرکز شده است با حمایت شرکت Orbsen Therapeutics و بنیاد علوم ایرلند ارائه شده است. منبع: بنیان نیوز
..:::: ابداع فناوری که به نابینایان امکان دید می دهد ::::.. دانشمندان چشم بیونیکی ابداع کرده اند که با استفاده از آن نابینایان می توانند ببینند . این فناوری در سال 2011 برای استفاده در اروپا تاییدیه گرفته است. این فناوری به نام Argus II در نوع خود اولین است و در سال 2011 برای استفاده در اروپا تاییدیه گرفته است ولی برای کاربرد آن در آمریکا نیازبه تاییدییه سازمان غذا و داروی آمریکا ( FDA ) است. Argus II نتیجه 20 سال تحقیق علمی در خصوص اندام ظریف و عمدتا پیچیده چشم است. بیشترین کارآیی این فناوری برای بیمارانی خواهد بود که به شکل ارثی نابینایی دارند . در حال حاضر حدود 3000 نفر در آمریکا به یک بیماری چشمی که باعث از بین رفتن شبکیه می شود، مبتلا هستند. این فناوری از دو قسمت پیوند پروتز Argus II در داخل چشم و یک عینک تشکیل شده است. با جایگزینی یک سری الکترودها در داخل چشم ، پروتز Argus II نارسایی شبکیه را در انتقال اطلاعات در مورد نور و تاریکی جبران می کند و این اطلاعات را فورا به مغز منتقل می کند. قسمت دیگر Argus II از یک عینک تشکیل شده است. این عینک دارای دوربین هایی است که اطلاعات اشیای مقابل افراد را به رایانه کوچکی که بر روی عینک تعبیه شده است، منتقل می کند. اطلاعات به صورت بی سیم به پروتزی که در چشم کار گذاشته شده ، منتقل می شود و مغز با ارسال یک سری پالس های الکتریکی، به بیمار این امکان را می دهد که در نهایت نور، تاریکی و اشکال را ببیند. دکتر ˈمارک هومایونˈ از دانشکده پزشکی کک ˈیو.اس.سیˈ در مورد این فناوری گفت: اگر به ابداع این نوع فناوری برای سایر بخش های بدن ادامه دهیم و زبان جدید الکتریکی پالس ها به مغز و به چشم ها را بفهمیم ، می توانیم از آن برای سایر بخش های بدن نیز استفاده کنیم و بدین ترتیب جهان و نحوه ارتباطمان با آن تغییر می کند. با این وجود محققان می گویند که برخی کاربران Argus II می توانند حروفی به بلندی چند اینچ را تشخیص دهند. به گفته محققان اتکای این دستگاه به یک رایانه خارجی عامل مهمی برای موفقیت ها و کارآیی آتی آن به شمار می رود. به گفته آنها درآینده بیمارانی که زمانی نابینا بودند با استفاده از این وسیله می توانند رنگ های مختلف را تشخیص دهند. منبع: ایرنا
..:::: پایان تزریقات دردناک «انحطاط ماکولای» چشم با شلیک پرتو ایکس ::::.. بیماران مبتلا به انحطاط ماکولای مرتبط با پیری میتوانند با درمان جدید دانشمندان، دفعات تزریقات پیاپی برای حفظ بینایی خود را با پرتو ایکس کاهش دهند.این فناوری جدید شامل یک دستگاه جدید موسوم به IRay ساخت شرکت اورایا بوده که پرتو ایکس با ولتاژ پایین را برای توقف رشد خوشه رگهای عامل انحطاط ماکولا به آنها تابانده و عفونت و زخم را کاهش میدهد. افراد مبتلا به انحطاط ماکولای مرتبط با پیری برای حفظ بینایی خود باید بطور منظم تزریقات دردناکی را درون چشم خود انجام دهند. شیلا روسان، مشاور مدیریت از لندن یکی از اولین افرادی است که تحت این رویکرد جدید برای کاهش نیاز برای تزریقات دردناک قرار گرفته است. روسان 75 ساله، چهار سال قبل متوجه علائم این بیماری در خود شده و با مراجعه به بیمارستان چشم موردفیلدز در لندن خود آزمون انحطاط ماکولا را با استفاده از یک صفحه شطرنجی انجام داد. پزشکان سپس دریافتند که چشم چپ روسان به انحطاط ماکولای مرطوب مبتلا بوده که باعث ایجاد خوشهای از رگهای خونی و در نهایت عفونت و آسیب به بینایی میشود. برای این بیماری، مبتلایان باید داروی لوستیس را در کنار کره چشم خود تزریق کنند که رشد مواد شیمیایی عامل تولید رگهای خونی در چشم را متوقف میکند. این تزریقات معمولا بسیار دردناک هستند. روسان در سال 2011 درمان با دستگاه IRay را در بیمارستان کیننگز کالج لندن دریافت کرد. وی ابتدا بطور ماهانه و سپس هر شش ماه یکبار این درمان 20دقیقهای را دریافت کرد که به گفته او بسیار بهتر از تزریقات دردناک لوستیس است. در این درمان یک قطره بیحسی در چشم بیمار ریخته شده، سپس یک لنز تماسی متصل به یک میله، حرکت چشم را ثابت میکند. سپس سه پرتوی ایکس از سه زاویه مختلف به ماکولا شلیک میشود. اگرچه این درمان برای همه موارد مبتلا به انحطاط ماکولای مرطوب بویژه بیمارانی که ماکولای آنها بشدت آسیب دیده، قابل استفاده نیست. انحطاط ماکولا که بیشتر در سن پیری رخ داده، باعث مرگ آهسته سلولها در ماکولا و مایع ترشح یافته منجر به ضخیمتر شدن آن میشود. در اثر این شرایط، خطوط صاف بطور منحرف دیده شده و بینایی مرکزی آسیب دیده مشاهده و شناسایی تصاویر و چهرهها را مشکل میکند. منبع: ایسنا
..:::: آلفا آیاماس، بازیابی بینایی ::::.. در حالی كه آرگوس۲ نیازمند عینك، دوربین ویدیویی بیرونی و یك جعبه پردازنده جداگانه بود كه به كمرتان آویزان میشد، سیستم آلفا آیاماس نورهای ورودی به چشم را به كمك الكترودهای نصب شده در زیر شبكیه چشم بیمار دریافت میكند و سپس آنها را با میكروچیپ خود پردازش كرده و به صورت سیگنالهایی به مغز میفرستد. سپس مغز دادههای دریافتی را همانند سیگنالهای ارگانیكی كه از یك چشم طبیعی دریافت میشود، پردازش میكند و بیمار تصاویر را به صورت سیاه و سفید میبیند. تنها لازم است كه بیمار یك ابزار كوچك در پشت گوش خود داشته باشد تا میزان روشنایی تصاویر را تنظیم كرده و یك باتری جیبی همراه وی باشد تا به صورت بیسیم تمام انرژی سیستم تامین شود. آلفا آیاماس كه به همت محققان دانشگاه توبینژن آلمان تولید شده، نسبت به آرگوس۲ مزیتهای فراوانی دارد. از جمله اینكه در آلفا آیاماس از ۱۵۰۰ الكترود استفاده شده در حالی كه آرگوس۲ تنها ۶۰ الكترود دارد. این باعث میشود كه رزولوشن و كیفیت تصاویر در این گجت جدید به شكل قابل توجهی افزایش یابد. به دلیل نصب این پروتز در پشت شبكیه، بیمار میتواند به شكل طبیعی چشمانش را حركت داده و اطراف را ببیند در حالی كه هنگام استفاده از آرگوس۲ لازم است كه كاربر برای دیدن اطراف، سرش را بچرخاند. علاوه بر این، آلفا آیاماس توانایی استفاده از قدرت پردازش طبیعی نورونهای شبكیه چشم را هم دارد كه موجب پردازش حركات و تباین یا كنتراست هم میشود. لازم به ذكر است كه تاكنون هشت بیمار به وسیله این ایمپلنت، بینایی خود را به دست آوردهاند. منبع: نشریه سیب شماره ۲۷۳
..:::: لنز تماسی شبانه برای اصلاح بینایی در افراد پیر چشم ::::..
لنزی تماسی که در شب مورد استفاده قرار میگیرد، میتواند نیاز به عینک مطالعه در میانسالی را از بین ببرد. این شیوه که محققان دانشگاه نیو ساوث ولز استرالیا آنرا شبیه به ارتودنسی دندان خواندهاند، شکل چشم را برای تصحیح بینایی بدون نیاز به عینک یا جراحی تغییر میدهد. این لنزها با فشار آرام بر روی چشم برای بازیابی آن به شکل چشم یک انسان با بینایی عادی کار میکند. از آنجایی که این لنزها در زمان خواب مورد استفاده هستند، کاربران نیازی به استفاده از عینک مطالعه در روز برای تصحیح بینایی نخواهند داشت. همچنین از آنجایی که این لنزها در طول روز به کار نمیروند، چشمها میتوانند اکسیژن کافی را بدست بیاورند.
بیشتر افراد میانسال کاهش بینایی مرتبط با سن بالا را در دید نزدیک تجربه میکنند. علائم رایج شامل دورتر نگه داشتن نوشتهها برای قرار دادن آنها در مرکز تمرکز بوده و بسیاری از افراد در این سنین نیازمند استفاده از عینکهای دو کانونی یا مطالعه هستند.
اما این شیوه جدید موسوم به «هایپروپی ارتوکراتولوژی» یک جایگزین جدید را برای این شرایط ارائه میکند. پیرچشمی توسط فقدان انعطاف مرتبط با پیری در قرنیه چشم بوجود میآید. این در حالی است که این اصلاح دید موقتی است چرا که قرنیه به مرور زمان به شکل اولیه خود باز می گردد از این رو باید این لنزها را هر شب استفاده کرد.
منبع: ایسنا
تاییدیه158- سيمبرينزا
سازمان غذا و داروي آمريکا اخيرا سوسپانسيون سيمبرينزا، يک ترکيب بدون بتابلاکر جديد در درمان گلوکوم را مورد تاييد قرار داده است. سوسپانسيون سيمبرينزا، براي کاهش فشار بالاي داخل چشمي در بيماران با گلوکوم اوليه زاويه باز يا هايپرتنشن چشمي تجويز ميشود. افزايش فشارداخل چشمي اصليترين عامل مستعدکننده ابتلا به گلوکوم است. گلوکوم به گروهي از بيماريهاي چشمي گفته ميشود که به تخريب پيشرونده عصب بينايي منتهي ميشود و نتيجه چنين روندي در صورت عدم درمان، از دست رفتن برگشتناپذير بينايي است. گلوکوم بيش از 2/2 ميليون نفر را تنها در کشور آمريکا گرفتار کرده و دومين علت قابلپيشگيري کوري در سراسر دنياست. سيمبرينزا، ترکيب دوز ثابت داروهايي است که طيف وسيعي از درمانهاي احتمالي را با اثربخشي قابلقبول در کاهش فشار داخل چشمي بين 21 تا 35 درصد ارائه ميدهد. اين دارو تنها ترکيب دارويي با دوز ثابت براي درمان گلوکوم است که حاوي بتابلاکر نيست. سوسپانسيون چشمي جديد دوز ثابت ترکيب يک مهارکننده کربنيک آنهيدراز (برينزولامايد 1 درصد) و يک آگونيست گيرنده آلفا-2 آدرنرژيک (بريمونيدين تارتارات 2/0 درصد) است. بيماران بايد روزانه 3 مرتبه و در هر نوبت يک قطره از سيمبرينزا را داخل چشم بريزند.
منبع: سپید ۳۴۹
..:::: ضدالتهابي جديد براي جراحي کاتاراکت ::::.. به تازگي تجويز پرولنزا (Prolensa) که عبارت از محلول چشمي 07/0 درصد برومفناک است (يک ضدالتهاب غيراستروييدي يکبار در روز مورد استفاده براي درمان التهاب و کاهش درد چشمي پس از جراحي کاتاراکت) مورد تاييد FDA قرار گرفته است. پرولنزا در بطريهاي کوچک 6/1 و 3 ميليليتري در بازار مصرف عرضه خواهد شد. پرولنزا محلولي سريع و موثر در از بين بردن التهاب و درد است. جالب آنکه اين محلول نيازي به تکان دادن قبل از مصرف براي يکسانسازي دوز دارو در هر قطره ندارد. اثربخشي پرولنزا در دو مطالعه باليني روي بيماراني که تحت جراحي کاتاراکت قرار گرفته بودند بررسي شد. قطره دارو يا دارونما يک روز قبل از جراحي تا 14 روز پس از آن روزانه در چشم بيماران تحت مطالعه ريخته شد. در بيماران تحت درمان با اين دارو پس از 15 روز مصرف، التهاب به ميزان قابلتوجهي برطرف شد. در بيماران تحت درمان با پرولنزا احساس جسم خارجي در چشم و ترس از نور به مراتب کمتر از بيماران دريافتکننده دارونما بود. قرمزي چشم نيز در اين گروه کمتر گزارش شد. منبع: سپید ۳
..:::: جلوگیری از نابینایی با ریزرباتهای تزریقی ::::..
ریزرباتهای مجهز به حسگر برای اندازهگیری میزان سطوح اکسیژن در شبکیه چشم به کار میروند. درست مانند سایر بخشهای بدن، شبکیه چشم نیز برای بقا به اکسیژن نیاز دارد. در صورتی که این عضو، اکسیژن کافی دریافت نکند، ذخیره خونی آن محدود شده و این امر میتواند منجر به نابینایی شود؛ بنابراین، هر چه زودتر پزشکان از دریافت ناکافی اکسیژن توسط شبکیه آگاه شوند، شانس بهتری برای اقدام به موقع وجود دارد. پزشکان به زودی میتوانند از ریزرباتهای قابل تزریق برای دریافت اطلاعات مورد نیازشان در این زمینه، استفاده کنند.
محققان دانشگاه ETH زوریخ به رهبری بردلی نلسون، پیشتر میکرورباتهایی را برای کاربرد احتمالی در ارائه دارو یا برطرفکردن بافت بخیه درون چشم ابداع کرده بودند. طول این ابزار، یک میلیمتر و عرض آن یک سوم میلیمتر است و توسط میدانهای مغناطیسی اعمالشده از خارج از خلال مایع زجاجیه در درون چشم هدایت میشود. به منظور تبدیل این رباتها به حسگرهای اکسیژن، دانشمندان آنها را با نانوکرههایی که از رنگ ساخته شدهاند، پوشاندند.
این رنگ که در دانشگاه گرانادای اسپانیا ساخته شده، هنگامی که در معرض یک پالس با طول موج نوری خاص قرار میگیرد، میدرخشد. هر چه این درخشندگی زودتر غیب شود، میزان اکسیژن موجود در محیط پیرامون رنگ، بالاتر است. میکرورباتهای دارای پوشش رنگی در نمونههای آب با سطوح متغیر اکسیژن، آزمایش شدهاند. برای استفاده آنها در چشم، فناوری جدید ابتدا باید به درون مایع زجاجیه تزریق شده و سپس به سمت سطح شبکیه هدایت شود. سپس یک پالس نوری اعمال میشود و مدت درخشندگی ربات به طریق میکروسکوپی از خلال مردمک مشاهده میشود.
برای خارجکردن این ریزرباتها، یک بار دیگر سوزنی در درون چشم گذاشته میشود و رباتها به لحاظ مغناطیسی به آن جذب میشوند. شیوههای دیگری نیز برای اندازهگیری سطوح اکسیژن درون چشم وجود دارند، اما ETH مدعی است که این روشها به اندازه کافی حساس نیستند.
منبع: ایسنا
ترمیم بینایی چشم با سلولهای بنیادی : گروهی از دانشمندان آمریکایی برای اولین بار موفق شدند با استفاده از سلولهای پوست بخشهای آسیب دیده شبکیه چشم موش را ترمیم کنند و قدرت بینایی را تاحد قابل توجهی بهبود بخشند. نتایج تحقیقات دانشمندان "موسسه تحقیقات چشم شپنس" در این تحقیقات، از سلولهای پوست سلولهای بنیادی پرتوان القایی (iPSC ) را به دست آوردند سپس این سلولها را به شبکیه تخریب شده چشم موش پیوند زدند و موفق شدند عملکرد بینایی را در این مدل آزمایشگاهی بهبود بخشند. این دانشمندان در این خصوص اظهار داشتند: "تاکنون بسیاری از دانشمندان موفق شده اند سلولهای پوست را به سلولهای بنیادی پرتوان القایی تبدیل کنند اما این اولین بار است که ما توانستیم با استفاده از این سلولهای بنیادی بخشی از شبکیه را بازسازی کنیم و بینایی را بهبود بخشیم." نتایج این تحقیقات می تواند راهی به سوی یک درمان ممکن برای بیماری تخریب ماکولای وابسته به سن (AMD) و رنگدانه ای شدن شبکیه چشم (RP) ارائه کند. این دو بیماری مهمترین دلایل کوری در دنیای صنعتی امروز هستند که تاکنون هیچ درمان موثری در مورد آنها ارائه نشده است. در این دو بیماری، گیرنده های نوری شبکیه به تدریج می میرند به این ترتیب شبکیه توانایی خود را در گرفتن نور و تبدیل آن به پالسهای عصبی قابل ارسال به مغز از دست می دهد. این محققان به منظور دستیابی به این نتایج، یک موش اصلاح ژنتیکی شده که سلولهای پوست آن فلورسانت بودند را ایجاد کردند با این روش ردیابی مسیر پیوند سلولها امکانپذیر شد. دانشمندان سپس بیان چهار فاکتور رونویسی "یاماناکا" (برگرفته از نام کاشف این فاکتورها) را در سلولهای پوست این موش فعال کردند و توانستند سلولهای بینادی پرتوان القایی فلورسانت به دست آورند. در مرحله بعد، با افزودن فاکتورهای اضافی به این سلولهای بنیادی، موفق شدند آنها را به سلولهای پیشروی تولیدکننده شبکیه تبدیل کنند. سلولهای پیشرو زمانی که در محیط طبیعی خود قرار گرفتند به سلولهای شبکیه تمایز داده شدند. پس از گذشت 33 روز، این سلولها به چشم موشهای متاثر از بیماری تخریب ماکولا پیوند زده شدند. در مدت 4 تا 6 هفته این محققان مشاهده کردند که سلولهای پیوند زده شده فضاهای تخریب شده را پوشاندند و با بافت سالم شبکیه ادغام شدند. در مرحله کنترل ساختاری، این دانشمندان دریافتند که این بافت جدید قادر است یک فعالیت الکتریکی برابر با حداقل نیمی از فعالیت الکتریکی یک شبکیه نرمال را تولید کند و قدرت بینایی را بهبود بخشد.
کد خبر : 74750 تاريخ ارسال : 7خرداد1392 - 17:5 نسخه قابل چاپ ادعای درمان نابینایی به کمک سلولهای بنیادی اثبات نشده است سلامت نیوز : رییس انجمن چشم پزشکی ایران در پاسخ به پرسشی پیرامون طرح ادعاهایی نظیر بازگرداندن بینایی و ترمیم چشم به کمک سلولهای بنیادی گفت: هنوز هیچ کار تحقیقاتی ثابت شدهای در زمینه ترمیم چشم به کمک سلولهای بنیادی در دنیا وجود ندارد. دکتر حسن هاشمی در گفتوگو با (ایسنا)، درباره نقش سلولهای بنیادی در درمان بیماریهای چشمی توضیح داد: سالهاست سلولهای بنیادی برای درمان برخی بیماریهای سطح چشم مورد استفاده قرار میگیرد. وی افزود: اما بعد تحقیقاتی این بخش از چشم پزشکی نه در ایران بلکه در تمام دنیا به کندی پیش میرود. رییس انجمن چشم پزشکی ایران با بیان اینکه البته مقالات خوبی از سوی اساتید و محققان ما که در مراکز مختلف چشم پزشکی کشور مشغول به کار هستند، در نمایههای دنیا به چاپ میرسد، اظهار کرد: امیدواریم بتوانیم در سالهای آتی خبرهای خوبی به مردم بدهیم. هاشمی در پاسخ به پرسشی پیرامون طرح ادعاهایی نظیر بازگرداندن بینایی و ترمیم چشم به کمک سلولهای بنیادی گفت: هنوز هیچ کار تحقیقاتی ثابت شدهای در زمینه ترمیم چشم به کمک سلولهای بنیادی در دنیا وجود ندارد. این فوق تخصص قرنیه افزود: البته تحقیقاتی در راستای بازسازی پرده شبکیه و بازسازی سلولهای عصبی بینایی در تمام دنیا و به موازات آن در ایران در دست انجام است، اما هنوز نمیتوانیم ادعا کنیم میتوانیم کاری برای نابیناها یا کم بیناها انجام دهیم باید منتظر ماند، بدون تردید این مشکلات درآینده حل خواهد شد. رییس انجمن چشم پزشکی ایران در ادامه درباره نیاز کشور به متخصصان چشم گفت: در حال حاضر حدود 1600 متخصص چشم پزشکی داریم که 400 نفر آنها دوره فوق تخصص را گذراندهاند. وی افزود: توزیع متخصصان چشم در سطح کشور مناسب است و نیازی نیست بیماران ساکن در مناطق محروم به مراکز شهر سفر کرده و خدمات چشم پزشکی دریافت کنند. بیشتر: سلامت نیوز (تندرستی): درمان:ادعای درمان کوری به کمک سلولهای بنیادی اثبات نشده است::.
کد خبر: 185262 تاریخ مخابره : ۱۳۹۲/۳/۱ - ۰۸:۵۳ نابینایی که بینا شد! در یک درمان آزمایشی با سلولها بنیادین، دید مردی که به واسطه تباهی سلولهای شبکیه از دست رفته بود به حالت اول بازگشت و وی بینایی خود را بدست آورد. 0 0 0 نظر [-] اندازه متن [+] جام کشکول؛ مردی که در آزمایش استفاده از سلولهای بنیادین جنینی شرکت کرده بود تا درمان دو علت شایع نابینایی کشف شود، اکنون به قدری خوب می بیند که می تواند گواهینامه رانندگی داشته باشد. این آزمایش از سال 2011 در جریان است، افرادی که در این آزمایش شرکت کرده اند گزارش داده اند که دید آنها پس از انجام این درمانهای آزمایشی بهبود نسبتا کمی داشته است، اما یک نفر از میان این گروه پیشرفت فوق العاده ای داشت. دید چشمی که سلولهای شبکیه آن از بین رفته بودند از 20/400 که کاملا نابینا است به 20/40 رسید که بینایی درنظر گرفته می شود. گری رابین رئیس اجرایی فناوری پیشرفته سلولی شرکتی که این درمان را در ماساچوست اجرایی کرده، گفت: این فرد نابینا بود اما اکنون می تواند ببیند. دید وی به گونه ای است که اکنون می تواند یک گواهینامه رانندگی دریافت کند. به طور کلی این شرکت 22 نفر را درمان کرده که یا مبتلا به دژنراسیون ماکولا خشک بودند یا ديستروفی قرنیه بودند، بیماری ارثی که به نابینایی دائمی به دنبال دارد. اما تاکنون اطلاعات رسمی در رابطه با اینکه کدام یک از این دو بیماری پیشرفتهای بهتری داشته اند، ارائه نشده است. دژنراسیون ماکولا یا تباهی لکه زرد، شایعترین علت کوری در افراد مسن است. در این بیماری ماکولا یا لکه زرد تخریب می شود. ماکولا قسمت حساس به نور شبکیه و مسئول دید مستقیم و واضح است که برای کارهای دقیق مثل خواندن و رانندگی لازم است. در هر دو بیماری، بیمار به تدریج سلولهای مخروطی رنگی قرنیه را از دست می دهند. این سلولها برای دید ضروری است چرا که پروتئین را و زائده های چربی که روی قرنیه انباشته می شوند را بازیافت کرده و برای سلولهای گیرنده نور مواد مغذی و انرژی فراهم می کنند تا این سلولها بتوانند نور را گرفته و سیگنالها را به مغز منتقل کنند. این شرکت از سلولهای بنیادین جنینی برای درمان هر دو شرایط استفاده می کند. اگرچه هدف این آزمایش بررسی ایمنی این سلولهای بنیادین است، اما شرکت کنندگان در این درمانهای آزمایشی در گزارشهای خود به بهبود دید اشاره کرده اند.
کمبینائی میلیونها نفر گرفتار را ساخته و اندکی از آنها میتوانند رشد کنند. چشم پزشکان میتوانند به نامبردگان کمک کنند. براساس اطلاعات موسسهی نابینایان ایالات متحده در حدود ۱۰ میلیون نفر از نابینائی و کمبینائی رنج میبرند. گرچه پزشکان نابینائی را درک و تشخیص میدهند اما راجع به کم بینائی و نقص دید کمتر خود....
حلقه سیاه؛ مهمان ناخوانده چشمها
سلامت نیوز : خیلیها از حلقه سیاه دور چشمشان دل خوشی ندارند و وجود این سیاهی را مانعی بر سر راه زیبایی بیشتر...
چشم هایتان را یک عمر گارانتی كنید
سلامت نیوز : یك ضربه میتواند هم به چشم شما به عنوان یك عضو آسیب برساند و هم بینایی شما را دچار مشكل كند، برای همین ...
ورم پرده شبكیه ، از شایع ترین مشكلات چشمی ناشی از دیابت
سلامت نیوز: رئیس مركز تحقیقات چشم پزشكی بیمارستان حضرت رسول گفت : ورم پرده شبكیه در اثر بیماری دیابت از جمله مسائل بسیار مهم و شایع ...
رزماری از بیماریهای چشم پیشگیری می کند
محققان آمریکایی براساس تحقیقات تازه خود دریافتند که گیاه رزماری ....
توت گوجی هیمالیا و درمان آسیب شبکیه چشم در بیماران دیابتی مطالعات انجام گرفته بر روی ساختمان سلول های شبکیه چشم، ...
حفظ بهداشت چشم
از بینایی خود را با این شش روش مراقبت و محافظت کنید:
1. ...//
به گزارش راسخون، نوع جدیدی از لنزهای تماسی ساخته شده اند که به صورت های مختلف می توانند به بهبود بینایی کمک کنند.
نزدیک بینی وقتی ایجاد می شود که لنز چشم نمی تواند نور را روی شبکیه متمرکز کند. عینک های نزدیک بینی می توانند کانون نور را تثبیت کنند ولی در شبکیه باعث دوربینی می شوند. به گفته انجمن بینایی آمریکا، همانطور که فرد پیر می شود چشم هم بزرگ می شود تا شبکیه به سمتی که نور است حرکت کند. درنتیجه شبکیه کشیده شده و مشکل بینایی تشدید می شود.
لنزهای تماسی چگونگی متمرکز شدن نور در شبکیه را تغیر می دهند و این باعث تغییر رشد چشم می گردد. بر اساس این طرح، لنزهای تماسی می توانند توسط چشم پزشکان برای بچه ها تجویز شوند. تا وقتی که این لنزها به چشم فشار نیاورند یا برای چشم مشکلی ایجاد نکنند، راه حل خوبی برای اصلاح بینایی می باشند.
جام جم آنلاین: فوق تخصص جراحی پلاستیک و ترمیمی چشم گفت: در بیماری چشم پنهان یک غشای پوستی روی محل چشم را میپوشاند و در بسیاری از این موارد پشت لایه پوستی چشم وجود دارد و تنها تعداد کمی از نوازادن فاقد هرگونه آثاری از چشم هستند. دکتر فرزاد پاکزاد در خصوص تکامل چشم و نقش آن در بروز اختلال چشم پنهان)
نور طبیعی، بینایی کودکان را بهبود میبخشد
سلامت نیوز : تحقیقات جدید نشان
میدهد، حضور کودکان در محیط های باز و بهرهمندی از نور طبیعی میتواند به
توسعه قدرت بینایی و پیشگیری از ابتلا به نزدیک بینی در سنین نوجوانی منجر
شود...
با چه سلاحی به مبارزه تنبلی برویم؟
در کلام روز امروز بر سر سفره انمه معصومین(ع) مینشینیم، تا پاسخ سوالات زیر را بگیریم که تنبلی، آفت چیست؟ چه کسی از تنبلی به دور است؟ نتیجه تنبلی چیست؟ با چه سلاحی باید به مبارزه تنبلی برویم؟
به گزارش سرویس دین و اندیشه خبرگزاری دانشجویان ایران(ایسنا) حضرت امیرمومنان علی(ع) در باره اینکه چه کسی از...
I
سلام خسته نباشید.چند وقت است که دچار خارش قرمزی و سوزش چشم شده ام به پزشک مراجعه کردم گفت هر دو چشمم دچار ناخونک شده اند و تنها درمان این است که صبر کنید تا بزرگتر شوند بتوان ناخونک را با عمل برداشت و فقط قطره نفازولین تجویز کرد که هیچ تاثیری روی خارش وسوزش چشمم نداشت .1-ایابرای برطرف شدن ناخونک داروی گیاهی وجود دارد؟ 2-ایا برای برطرف شدن خارش و سوزش در این مورد داروی گیاهی وجود دارد؟ با تشکر
با سلام
شاهدانه را بسيار نرم آسیاب و الك كنيد و با شير زني كه طفلش دختر است مخلوط نموده و در چشم بچكانيد. و یا پودر شاهدانه را با همان شیر به شکل خمیر کوچکی درآورید و روی محل قرمزی و خارش بگذارید بسیار عالی است .
از خوردن ادويه هاي تند و گرم و از رفتن به محلهاي گرد و غبار پرهيز نمائيد
با سلام : لطفاً نسخه ای برای درمان آب مروارید تجویز نمایید . با تشکر با سلام يك عدد زرده تخم مرغ محلي تازه را در يك استكان تميز ريخته و يك قاشق چاي خوري عسل خالص و مرغوب را درون استكان ريخته و خوب به هم بزنيد .هر شب يك قاشق چاي خوري از اين محلول را در گودي چشم بريزيد و پلكها را چند بار به هم بزنيد و بعد از پنج دقيقه چشم را با دستكال كاغذي نرمي پاك كنيد و بخوابيد و صبح زود چشم را با آب ولرم بشوئيد. استکان باقي مانده محلول را با كاغذي تميز بپوشانيد و در يخچال نكه داريد و هر شب استفاده كنيد تا آب مرواريد درمان گردد.
همشهری آنلاین: محققان آمریکایی موفق به کشف روش جدیدی برای تهیه نقشه بینایی در مغز بر اساس ساختار فردی مغز حتی برای افراد نابینا شدند
به گزارش ایسنا، محققان دانشگاه پنسیلوانیا برای تهیه نقشه بینایی، از دستگاه اسکن رزونانس مغناطیسی عملکردی (fMRI) برای اندازه گیری فعالیت مغزی ۲۵ داوطلب با دید طبیعی استفاده کرده و موفق به شناسایی یک رابطه آماری دقیق بین ساختار چین خوردگیهای مغز و نمایش بصری شدند.
دکتر جفری آگوئیر، استادیار نورولوژی دانشگاه پنسیلوانیا و نویسنده ارشد این تحقیق تأکید میکند: با اندازهگیری آناتومی مغز و استفاده از یک الگوریتم، میتوانیم نقشه بینایی هر فرد را بر روی سطح مغز به دقت پیش بینی و ترسیم کنیم.
این محقق خاطر نشان میکند: در ابتدا به نظر میرسد که منطقه بصری مغز هر فرد دارای شکل و اندازه متفاوت است، اما این تفاوتهای فردی در آناتومی مغز با استفاده از الگوی ریاضی جدید مورد استفاده کاملا از بین میرود.
در حال حاضر با استفاده از این روش میتوان نحوه تغییر سازمان مغز در اثر از دست دادن بینایی را مورد بررسی و مطالعه قرار داد. این دستاورد جدید، گام مهمی برای بازگرداندن قدرت بینایی با استفاده از دستگاه تحریک کننده سطح مغز محسوب میشود....
زماني براي گل كردن مژه ها گل مژه بيماري شايعي است كه به صورت يك توده متورم، حساس، دردناك و قرمز رنگ در نزديكي لبه پلك ظاهر مي شود. اين توده در حقيقت يك آبسه كوچك است كه در اثر عفونت يا التهاب ريشه مژه ها يا غدد ...
صفحه قبل 1 ... 24 25 26 27 28 ... 36 صفحه بعد
تمامی حقوق مادی و معنوی مطالب این وب سایت متعلق است به
www.RPiRani.iR
کپی برداری با ذکر منبع بلا مانع است















 آمار
وب سایت:
آمار
وب سایت:








 محققان شركت فناور «EnChroma» موفق به طراحي نوعي عينک براي جبران کوررنگي شدند. در حالي که بسياري از مردم تصور ميکنند کور رنگ بودن به معناي ديدن همه چيز با رنگ سياه و سفيد است، اما بايد بدانيم که کوررنگي هم نوعي بيماري بسيار نادر است. اکثر افرادي که به عنوان کوررنگ شناخته ميشوند، توانايي ديدن رنگها را دارند، اما در تشخيص بعضي از رنگها از جمله قرمز و سبز مشکل دارند.
محققان شركت فناور «EnChroma» موفق به طراحي نوعي عينک براي جبران کوررنگي شدند. در حالي که بسياري از مردم تصور ميکنند کور رنگ بودن به معناي ديدن همه چيز با رنگ سياه و سفيد است، اما بايد بدانيم که کوررنگي هم نوعي بيماري بسيار نادر است. اکثر افرادي که به عنوان کوررنگ شناخته ميشوند، توانايي ديدن رنگها را دارند، اما در تشخيص بعضي از رنگها از جمله قرمز و سبز مشکل دارند. ساكنان كشورهاي جهان سوم بزودي ميتوانند با عينكهاي جديد، شاهد نگاه جديدي به جهان باشند. عينكهاي «Eyejusters» به فرد اجازه ميدهد تا با چرخاندن يك شاخص در كنار دسته عينك تصاوير را با تمركز دلخواه مشاهده كند.
ساكنان كشورهاي جهان سوم بزودي ميتوانند با عينكهاي جديد، شاهد نگاه جديدي به جهان باشند. عينكهاي «Eyejusters» به فرد اجازه ميدهد تا با چرخاندن يك شاخص در كنار دسته عينك تصاوير را با تمركز دلخواه مشاهده كند.  یافتههای پژوهشی جدید حاکی از آن است که ممکن است داروهای استاتین کاهش کلسترول خون و دیابت نوع دو، خطر ابتلا به آب مروارید وابسته به سن را افزایش دهد. محققان برای انجام این پژوهش، شش هزار و 400 نفر را طی سالهای 2007 تا 2008 در درمانگاه بینایی سنجی دانشگاه واترلوي کانادا مورد بررسی قرار دادند. از این تعداد 452 نفر نیز به دیابت مبتلا بودند. 56 درصد از بیماران دیابتی و 16 درصد از غیر دیابتیهای این پژوهش از داروهای استاتین استفاده میکردند.
یافتههای پژوهشی جدید حاکی از آن است که ممکن است داروهای استاتین کاهش کلسترول خون و دیابت نوع دو، خطر ابتلا به آب مروارید وابسته به سن را افزایش دهد. محققان برای انجام این پژوهش، شش هزار و 400 نفر را طی سالهای 2007 تا 2008 در درمانگاه بینایی سنجی دانشگاه واترلوي کانادا مورد بررسی قرار دادند. از این تعداد 452 نفر نیز به دیابت مبتلا بودند. 56 درصد از بیماران دیابتی و 16 درصد از غیر دیابتیهای این پژوهش از داروهای استاتین استفاده میکردند.  تیمی از محققان اروپایی مدرسه پلیتکنیک فدرال لوازان در سوئیس، یک چشم مرکب مصنوعی طراحی کردهاند که با چشمان حشراتی مانند مگس میوه قابل مقایسه است. بینایی انسان از طریق دو چشم تک عدسی حاصل میشود که در تمییزدادن اشیا به خوبی عمل میکنند. با این حال، بسیاری از حیوانات به چشمان مرکب متکیاند که در آن هر چشم دارای عدسیهای چندگانه است. چنین چشمانی شفافیت چشمان تکعدسی را ندارند، اما میدان دید بزرگتر و زمانهای واکنش سریع به حرکت را ارائه میدهند.
تیمی از محققان اروپایی مدرسه پلیتکنیک فدرال لوازان در سوئیس، یک چشم مرکب مصنوعی طراحی کردهاند که با چشمان حشراتی مانند مگس میوه قابل مقایسه است. بینایی انسان از طریق دو چشم تک عدسی حاصل میشود که در تمییزدادن اشیا به خوبی عمل میکنند. با این حال، بسیاری از حیوانات به چشمان مرکب متکیاند که در آن هر چشم دارای عدسیهای چندگانه است. چنین چشمانی شفافیت چشمان تکعدسی را ندارند، اما میدان دید بزرگتر و زمانهای واکنش سریع به حرکت را ارائه میدهند.