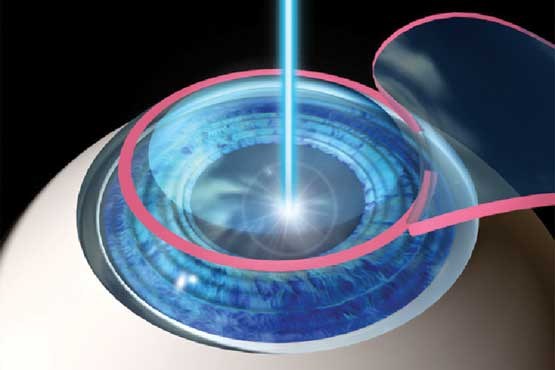
به گزارش انجمن آرپی(تی یلم) به نقل ازخبرگزاری مهر، دكتر محمود جباروند با اشاره به پروژه هاي جديد بيمارستان گفت: مجموعه اتاق عمل چهار بيمارستان فارابي كه داراي 8 اتاق عمل است و در حال حاضر در حال تجهيز آن به ميكروسكوپ هاي جراحي هستيم، طي يك ماه آينده افتتاح خواهد شد.
وي از راه اندازي قريب الوقوع مركز مشاوره هاي باليني و آزمايشات پاراكلينيك بيماران كانديد جراحي خبر داد و افزود: تمركزانجام آزمايشات باليني و پاراكلينيكي، با تسهيل روند امور بصري بيماران، از تردد زياد و انجام كارهاي موازي جلوگيري بعمل آورده و با راه اندازي اين مركز، كارهاي مربوط به جراحي بيمار سريعاً و در اسرع وقت به صورت متمركز در آن واحد و با زمان بندي مناسب و دقيق انجام مي شود.
جباروند، بيمارستان فارابي را بيمارستاني شناخته شده در حوزه درمان دانست و افزود: علاوه بر آن، بيمارستان فارابي در حوزه هاي پژوهشي، آموزشي، نوآوري و در سطح بين المللي نيز فعاليت جدي دارد.
وي از تعامل جدي بيمارستان فارابي با انجمن بين المللي چشم پزشكي (ICO) خبر داد و گفت: در حال نهايي كردن كسب اعتبار فلوي سه ماهه بين المللي از اين انجمن هستيم كه بر اساس آن، ICO متقاضيان را براي گذراندن دوره تكميلي در يك گرايش فوق تخصصي چشم در اين بيمارستان به مدت سه ماه بورسيه مي كند و اين يكي از موفقيت هاي قابل توجه بيمارستان است.
جباروند با اشاره به تداوم تعاملات بيمارستان فارابي با ستاد نوآوري دانشگاه گفت: از جمله برنامه هاي پيش رو، تدوين برنامه بلندمدت (راهبردي) مراكز در حوزه نوآوري مي باشد كه در حال نهايي شدن است.
رئيس بيمارستان فارابي افزود: بيمارستان فارابي احتمالاً نخستين مركز در ميان مراكز تابعه دانشگاه است كه يك پيش نويس وزين و بسيار مناسب در رابطه با برنامه راهبردي در قالب نوآوري تدوين كرده است كه اين پيشنويس به تاييد ستاد نوآوري دانشگاه رسيده و در حال نهايي شدن است.
وي از برگزاري سمينار اپيدميولوژي بيماريهاي چشم براي نخستين بار در كشور خبر داد و افزود: بيمارستان فارابي، به بهانه روز جهاني بينايي، اين سمينار تخصصي را روز پنج شنبه 18 مهرماه سالجاري برگزار مي كند.
جباروند تاسيس بنياد خيريه را از برنامه هاي جدي بيمارستان در سالجاري عنوان كرد و افزود: اين ايده از مدتها پيش مطرح بود كه حول ميراث پرفسور شمس بنياد خيريه اي شكل بگيرد.
رئيس بيمارستان فارابي افزود: ايجاد بنياد چشم پزشكي و علوم بينايي شمس، به شكل جدي از زمستان سال پيش مطرح شد و در حال حاضر با برگزاري جلسات مقدماتي، پيشنويس ماموريت و رسالت اين بنياد را طراحي كرديم.
وي وجود يك بنياد در كنار ساير نهادهاي همكار را به عنوان يكي از شركاي جدي براي رشد، توسعه و حضور در عرصه هاي جديد ضروري دانست و افزود: با ايجاد اين بنياد، مي توانيم در جهت رشد و توسعه برخي از محورها و شاخص هاي عمده مانند كسب جايزه هاي علمي، ارائه گرنت هاي پژوهشي و بورسيه هاي آموزشي و توسعه آموزش سلامت چشم در سطح ملي به عنوان ماموريتهاي اين بنياد گام برداريم.
جباروند با اشاره به برگزاري جشنواره تخصصي چشم پزشكي در حوزه علوم بينايي و چشم پزشكي براي پنج سال متوالي، از بحث تغيير نام اين جشنواره به جشنواره چشم پزشكي دكتر شمس خبر داد.

درمان بیماریهای شبکیه به کمک سلولهای بنیادی میسر شد
سرگروه اعضای " چشم پژوهشگاه رویان" گفت: فاز مطالعاتی و تحقیقات آزمایشگاهی و مطالعات حیوانی درمان
بیماریهای شبکیه به کمک سلولهای بنیادی به پایان رسیده است و نتایج بیانگر دستیابی محققین ایرانی به
سلولهای قابل پیوند در انسان است.
به گزارش انجمن آرپی(تی یلم)دکتر لیلا ستاریان سرگروه اعضای " چشم پژوهشگاه رویان" در گفتگو با "بنیان" اظهار داشت: فاز مطالعاتی و تحقیقات
آزمایشگاهی و مطالعات حیوانی درمان بیماریهای شبکیه به کمک سلولهای بنیادی به پایان رسیده است و نتایج بیانگر
دستیابی محققین ایرانی به سلولهای قابل پیوند در انسان است.
وی افزود: بر همین اساس مراحل کار مقدماتی برای تهیه وسایل ، آزمایشگاهها و اتاق عملهای مناسب برای پیوند در
انسان شروع شده است و با گرفتن مجوز از وزارت بهداشت و سازمان جهانی بهداشت کار پیوند شروع خواهد شد.
وی در تشریح این تحقیق افزود: نتایج طرحهای تحقیقاتی و مطالعات در حیوانات آزمایشگاهی نشان داده که بیماریهای
چشمی مرتبط با نقص در عملکرد سلولهای اپیتلیوم رنگدانهدار بینایی را میتوان به طور نسبی با استفاده از
سلولهای بنیادی تمایز یافته به سلولهای اپیتلیوم رنگدانهدار بینایی درمان کرد.
به گفته دکتر ستاریان مهمترین این نوع بیماریها، نابینایی مربوط به سن می باشد.
(Age macular degeneration; AMD) که از سنین میانسالی شروع شده و به تدریج با از بین رفتن سلولها به نابینایی منجر می شود.
وی اضافه کرد : اشتارگارت(Stargardt) بیماری ژنتیکی مرتبط با نقص در عملکرد سلولهای اپیتلیوم رنگدانهدار بینایی
است که افراد جوان و نوجوان را درگیر مینماید که امید میرود با استفاده از سلولهای بنیادی بتوان این بیماری را هم تا
حدی درمان کرد.
به گفته این محقق پژوهشگاه رویان، از آنجائیکه این بیماریها منشا ژنتیک دارند از سلولهای خود فرد نمیتوان برای
پیوند استفاده کرد، پس بنابراین منشا سلولهای پیوندی از سلولهای بنیادی جنینی خواهد بود که طی فرایندی شصت روزه به سلولهای اپی تلیوم رنگدانه دار بینایی متمایز شدهاند.
وی همچنین گفت: در جهان و همچنین در ایران طرحهای تحقیقاتی زیادی در مورد پیوند سلولهای بنیادی در چشم در
حال اجرا است که اکثرا در مرحله مطالعه بر روی حیوان متمرکز است، اما تعداد معدودی از طرحها به مرحله کارآزمایی
بالینی در انسان رسیده است به طوری که نتیجه یکی از طرحها نشان دهنده بهبود نسبی بینایی در دو فرد مبتلا به
بیماری AMD و اشتارگارت، چهار ماه پس از پیوند سلولهای اپیتلیوم رنگدانه دار مشتق از سلولهای بنیادی جنینی بوده است.
دکتر ستاریان با تایید درمان برخی بیماریهای شبکیه در پژوهشگاه رویان بیان داشت: سن افراد داوطلب برای درمان به
کمک این روش تحقیقاتی " میانسالی" است که اگر نتایج قطعی بی خطر بودن و در عین حال مناسب بودن این اقدام
درمانی ثابت شود، هزینه درمان در ایران مسلما کمتر از سایر کشورها خواهد بود.
درمان نابينايي در موشها با استفاده از بُن ياختهها

به گزارش انجمن آرپی(تی یلم) به نقل از ايرنا از منابع خبري ، دانشمندان انگليسي با بهرهگيري از سلولهاي بنيادي، يعني همان بُن ياختههاي جوان و قابل كار در بافتها و دستگاههاي مختلف كه از جنين موشها گرفته شده بودند، موفق شدند محيطي را براي كشت سلولهاي دريافت كننده نور آماده كنند. به اين ترتيب، بُن ياختهها پس از طي مرحله كِشت به سلولهاي نارس دريافت كننده نور در شبكيه تبديل شدند.
در مرحله بعد حدود ۲۰۰ هزار سلول گيرنده نور- كه به شيوه بالا پرورش يافتند- به درون شبكيه موشهاي نابينا تزريق شدند، روشي كه به زودي جواب داد و پژوهشگران جذب تدريجي اين ياختههاي نورس را در ميان ديگر سلولهاي بافت فوق مشاهده كردند كه در نتيجه موجب بازيابي بينايي موشها شد.
گروه پژوهشگران براي اطمينان از بازگشت قوه بينايي موشها، اين جوندگان كوچك را در مارپيچهايي آبي قرار داده و با بررسي واكنش آنها به نور، بينايي اين موجودات را مورد سنجش قرار دادند.
شوراي تحقيقات پزشكي انگليس نيز بر پايه يافتههاي آزمايش ياد شده در بيانيهاي مطبوعاتي اعلام كرد كه سلولهاي بنيادي «ميتوانند در آينده به عنوان منبعي نامحدود براي درمان نارساييهاي سلولهاي دريافت كننده نور و روشي براي درمان نابينايي در انسانها در عملهاي پيوند شبكيه به كار گرفته شوند.»
نارسايي گيرندههاي نور دليل بروز برخي عوارض تحليل چشمي از قبيل «رتينيت پيگمنتوزا» و «تباهي لكه زرد ناشي از كهولت سن» شناخته ميشوند.
از آنجايي كه دانشمندان اميدوارند به زودي بتوان سلولهاي بنيادي را به عنوان جايگزين بافتهاي آسيب ديده ناشي از بيماري يا حوادث مختلف كِشت داد و پيوند زد، ميزان علاقه و سرمايه گذاري در اين بخش به ميزان قابل توجهي افزايش يافته است.
اما به رغم افزايش اقبال به روش كِشت بُن ياخته، موانع بزرگي همچنان بر سر راه استفاده عُمده از شيوه ياد شده وجود دارد. يكي از اين موارد تبديل ماهيت سلولهاي بنيادي و هدايت آنها به پذيرش پرورش كنترل يافته و تبديل شدن به ياختههاي ويژه بافتهاي مختلف است، شرايطي كه در صورت عدم تحقق آن، سلولها سرطاني شده و بياستفاده خواهند ماند. رابين علي، يكي از محققان موسسه چشم پزشكي دانشگاه كالج لندن و بيمارستان تخصصي چشم «مورفيلدز» ميگويد در واقع اهميت آزمايش اخير در بازگشت بينايي به موشها نيز از همين جهت بوده است.
آقاي علي و تيم او پيش از اين دريافته بودند كه بازگشت بينايي در موشها از طريق پيوند گيرندههاي نوري - موسوم به ياختههاي استوانهاي - دريافتي از جوندگان سالم امكان پذير است.
اما پژوهش جديد از آن جهت متمايز از نمونههاي مشابه پيش از خود است كه تمامي سلولهاي پيوندي به كار گرفته شده در آن در محيط آزمايشگاه كِشت داده شده و از ديگر حيوانات گرفته نشده است.
در اين آزمايش از روشي جديد- كه نخستين بار در كشور ژاپن ابداع شد- استفاده گرديد كه شكل شبكيه را بازسازي ميكند.
رابين علي توضيح ميدهد كه «در سالهاي اخير، دانشمندان توانايي خوبي در كار با سلولهاي بنيادي و هدايت آنها به تبديل شدن به انواع مختلف بافتها و ياختههاي بزرگسالان كسب كردهاند».
وي در ادامه ميافزايد: «اما تا به امروز بازسازي ساختار پيچيده شبكيه چشم در محيط آزمايشگاهي بسيار دشوار بود. احتمال دارد يكي از دلايل ناكامي پيشين ما در اين فرايند استفاده از نوع كشت سلولي نامناسب بوده كه توانايي شبيه سازي رشد سلولي طبيعي درون جنيني را نداشته است.»
اين دانشمند در ادامه توضيحات خود تاكيد كرد كه «گام بعديِ ما بهبود شيوه كنوني و استفاده از سلولهاي انساني است كه از آن طريق بتوانيم به زودي آزمايشهاي باليني خود را آغاز نماييم».
جزئيات يافتههاي آزمايش اخير در نشريه «نيچر بيوتكنولوژي» به چاپ خواهد رسيد.

تکنیک جدید پیوند قرنیه
تکنیک جدید پیوند قرنیه به نام Descemet Membrane Endothelial Keratoplasty یا(DMEK) به طور قابل توجهی بینایی را ارتقا بخشیده و بهبودی بعد از عمل جراحی نسبت به روش های فعلی پیوند قرینه، سریع تر حاصل می شود.
به گزارش انجمن آرپی(تی یلم) به نقل از sciencedaily، قرنیه یک عدسی شفاف است بیرونی درقسمت جلوی چشم است . در پیوند قرنیه که Keratoplasty نامیده می شودقسمتی ازقرنیه معیوب با بافت قرنیه دهنده ای که فوت کرده است ، جایگزین می شود. در روش DMEK به جای ضخامت کل قرنیه فقط لایه بسیار نازکی از آن ( داخلی ترین لایه قرنیه) تعویض می شود. با این کار شانس رد پیوند در بیمار کاهش می یابد زیرا مواد بیگانه کم تری به بیمار پیوند زده می شود. این روش برای بیمارانی که تنها در لایه پشتی قرنیه خود دچار مشکل هستند ، استفاده می شود.به کمک روش های استاندارد جایگزینی لایه پشتی قرنیه دید بیماران در بهترین حالت به صورت 30/20 یا 40/20 می شود. اما با استفاده از روشDMEKبیماران بینایی خود ار در حد 20/20 یا 25/20 به دست می آورند. این بیماران بعد ازعمل فوق سریع تر بهبود می یابند.
صفحه قبل 1 ... 19 20 21 22 23 ... 36 صفحه بعد
تمامی حقوق مادی و معنوی مطالب این وب سایت متعلق است به
www.RPiRani.iR
کپی برداری با ذکر منبع بلا مانع است















 آمار
وب سایت:
آمار
وب سایت:
















 به گزارش انجمن آرپی ایران ـ تی یلم،
به گزارش انجمن آرپی ایران ـ تی یلم،